TENHO NÓDULO DE TIREÓIDE, DEVO FAZER PUNÇÃO?

O nódulo de tireóide tornou-se um dos principais motivos que levam as pessoas a irem ao endocrinologista. Muitas vezes não se trata somente de um nódulo, pode haver dois, três ou até mais! E aí vem a pergunta: será benigno ou poderá ser um câncer de tireóide? Terei que fazer a punção? A resposta é: na grande maioria das vezes não será necessário a punção, somente o acompanhamento por ultrassom já será suficiente. Isso porque a grande maioria dos nódulos é benigna e um achado bastante comum, principalmente em mulheres e cuja incidência aumenta com a idade. Mesmo alguns nódulos malignos muito pequenos podem simplesmente permanecer estáveis e nunca evoluir. Porém, em caso de nódulos mais suspeitos, a punção deverá ser realizada. Para isso, utilizamos uma classificação da imagem de ultrassom chamada TI-RADS. Nela, o nódulo pode receber uma pontuação de que vai de 1 a 5. Quanto maior o valor, maior o risco de ser maligno. Levamos em consideração vários aspectos do nódulo para classificá-lo, como tamanho, contornos regulares ou irregulares, mais líquido ou sólido, ecogenicidade (a “cor” do nódulo ao ultrassom, mais claro ou escuro), presença de calcificações e se é mais largo ou mais alto. Assim, classificamos o nódulo e determinamos qual será a conduta: – TI-RADS 1 (benigno): não é necessária punção – TI-RADS 2 (não suspeito): não é necessária punção – TI-RADS 3 (levemente suspeito): acompanhar com ultrassom se ≥ 1,5 cm. Punção se ≥ 2,5 cm – TI-RADS 4 (moderadamente suspeito): acompanhar com ultrassom se ≥ 1,0 cm. Punção se ≥ 1,5 cm – TI-RADS 5 (altamente suspeito): acompanhar com ultrassom se ≥ 0,5 cm. Punção se ≥ 1,0 cm Obviamente essa não é uma classificação perfeita, mas serve como um bom parâmetro. Além disso, outros fatores deverão ser levados em conta como distância do nódulo para a cápsula que limita a tireoide (quanto mais perto, maior o risco de invasão se for maligno), histórico familiar de câncer de tireoide de comportamento agressivo, entre outros
Hipertireoidismo – Por que é tão perigoso?
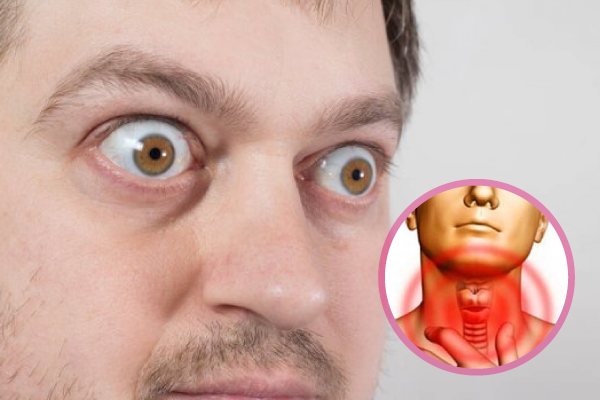
“Doutor, tenho a tireóide que engorda ou a que emagrece?” De maneira bem simples, essa é a forma com que muitos pacientes me perguntam se tem hipotireoidismo ou hipertireoidismo ao se deparar com uma alteração de exame de sangue relacionada à glândula tireóide. E eu já percebi que quando informo a eles que têm hipertireoidismo, que é a situação em que a tireóide produz seus hormônios em excesso e leva a aceleração do metabolismo e perda de peso em muitas (mas não todas) pessoas, alguns chegam a esboçar uma cara de alívio ou até um sorriso… Ficam felizes porque tem a “tireóide que emagrece”. Mal sabem eles que lidarão com uma doença que tem um potencial de gravidade maior que o hipotireoidismo. E por que o hipertireoidismo deve ser tratado com seriedade e não como um atalho para perda de peso? ???????? O portador de hipertireoidismo emagrece no sentido correto da palavra, ou seja, perde peso de massa muscular, principalmente, o que provoca quadros de fraqueza, diminuição da aptidão física, cansaço excessivo etc; ???????? Além da perda de músculos o hipertireoidismo enfraquece os ossos, diminui sua densidade, podendo levar a osteoporose e fraturas; ???????? Uma das complicações mais temidas, no caso do hipertireoidismo de causa autoimune ou Doença de Graves, é a oftalmopatia. Nesse caso ocorre uma proliferação da gordura localizada atrás dos olhos e inchaço nessa região, e isso empurra os olhos para fora, dando o aspecto de que estão “esbugalhados”. Como consequência, pode haver mal fechamento das pálpebras que deixam as córneas expostas a lesões, tracionamento do nervo óptico e cegueira, entre outros; ???????? Aumento exagerado da frequência cardíaca que pode levar a arritmias, aumento da pressão arterial, angina e infarto; ???????? Sintomas como calor e suor excessivos, irritabilidade, ansiedade, insônia, tremores etc. Óbvio que se você tem ou conhece alguém próximo com hipertireoidismo não fique desesperado após ler esse post. A doença tem tratamento e pode ser bem conduzida pelo médico endocrinologista.
O que é Tireoidite de Hashimoto?

Cada vez mais pacientes procuram o endocrinologista, espontaneamente ou indicado por outros médicos, com diagnóstico de tireoidite de Hashimoto. Mas o que vem a ser essa doença? A tireoidite de Hashimoto é a principal causa de uma outra doença, essa sim famosa, chamada hipotireoidismo, que é quando a glândula tireóide passa a produzir pouco hormônio T4 e T3, responsáveis por regular o gasto energético do nosso corpo. Ela pertence a um grupo de doenças chamadas autoimunes, e o que isso significa? Como o nome sugere, são doenças causadas pelo próprio sistema imunológico do organismo, que não reconhece certos órgãos e estruturas e passam a atacá-los como se fossem vírus, bactérias e outros invasores. No caso da tireoidite de Hashimoto, o “alvo” do sistema imunológico é a glândula tireóide, que passa a ser “bombardeada” por anticorpos e células de defesa do organismo. Com o passar dos meses e anos, a tireóide acaba por perder sua capacidade de produzir hormônios adequadamente. Cerca de 70% dos casos de tireoidite de Hashimoto são de origem genética, enquanto outros 30% ativam o sistema imunológico por meio de vírus, excesso de iodo em alguns medicamentos e na dieta, entre outros. A tireoidite de Hashimoto em si causa poucos sintomas, como leve desconforto ou sensação de inchaço no pescoço. Geralmente ela é detectada tardiamente quando o indivíduo desenvolve hipotireoidismo (fadiga, sonolência, ganho de peso, sensação de frio etc.) confirmado através do aumento do TSH e diminuição do T4 livre ou numa fase mais precoce, ao acaso, por meio de dosagem de anticorpos contra a tireóide (anti-tireoperoxidase e anti-tireoglobulina) ou achados de tireoidite ao ultrassom. Não existe um tratamento para a tireoidite de Hashimoto, há estudos que sugerem que a suplementação de selênio ou de vitamina D poderiam diminuir o risco de a doença evoluir para o hipotireoidismo. Caso o hipotireoidismo já tenha se instalado, o uso de levotiroxina estará indicado de forma contínua em quase todos os casos.
Qual a diferença entre nódulo e cisto de tireoide?

Decidi fazer esse post pois vejo que essa é uma dúvida muito frequente no consultório do endocrinologista e que gera muita angústia nos pacientes e seus familiares. Compreender essa diferença, mesmo que de forma básica, pode ajudar a diminuirmos nosso nível de ansiedade se estivermos diante de um ultrassom com essa alteração. Em primeiro lugar nódulo é uma região de um órgão ou tecido que cresce de forma independente e forma uma lesão circunscrita, ou uma espécie de “bolinha”. Essa lesão pode ser constituída por um aglomerado de células que cresce e forma o que chamamos de um nódulo sólido. Por outro lado, um nódulo pode ser preenchido por líquido, aí chamamos ele de cisto. No caso da tireoide, esse líquido pode ser sangue, restos de células que se desintegraram ou coloide, um tipo de material a base de proteínas, gelatinoso, que é utilizado na formação dos hormônios da tireoide. Existem ainda os nódulos mistos ou sólido-císticos, em que uma parte é composta por um aglomerado de células e outra é preenchida por líquido. Por que saber isso é importante? Os diferentes tipos de cânceres, inclusive os de tireoide, são formados por aglomerados de células que se desenvolvem de maneira anômala e agressiva e tem a capacidade de se espalhar, invadir e danificar outros órgãos e tecidos. Como um cisto tem pouca ou nenhuma célula, as chances dessa lesão se tornar maligna é quase zero. No caso dos nódulos mistos, quanto maior a proporção de líquido, melhor. Uma minoria de cistos de tireoide pode crescer demais e gerar algum incômodo local, dificuldade para engolir, sensação de sufocamento ou desconforto estético, mas não são graves. Por outro lado, nem todo o nódulo sólido é um câncer, pelo contrário, a grande maioria dessas lesões são benignas e bem comuns na tireoide. Cabe ao médico especialista saber analisar certas características desse nódulo ao ultrassom, que não é o tema de hoje, para decidir se é suspeito o bastante para ser submetido a uma punção e análise microscópica de suas células.
Você sabia? Colesterol aumentado pode ser um sinal de hipotireoidismo.

É bastante comum pacientes irem aos consultórios médicos por conta de aumento de colesterol ruim (LDL) nos exames de sangue. Ao serem questionados a respeito de seus hábitos alimentares muitos negam consumo exagerado de alimentos ricos em gorduras saturadas, como frituras, carnes gordas, manteiga, bacon, embutidos, entre outros. E acreditem: a maioria realmente diz a verdade, inclusive muitos tem hábitos alimentares saudáveis e praticam atividades físicas regulares Então como pode o colesterol ruim estar aumentado? A questão não é a quantidade de colesterol que chega através da alimentação e sim uma maior dificuldade do organismo, mais precisamente do fígado, em remover o excesso de colesterol do sangue. Boa parte desses pacientes possuem aumento de colesterol de causa genética familiar, que não será abordado hoje, e uma outra parcela significativa tem deficiência de hormônios da tireóide ou hipotireoidismo. Quando ocorre a falta de hormônios da tireóide, várias reações metabólicas do organismo passam a acontecer de forma mais lenta, inclusive a de remoção do excesso de colesterol pelas células do fígado. Cerca de 20% dos pacientes com hipotireoidismo mal controlado podem ter aumento do colesterol LDL e de triglicerídeos. Muitos irão apresentar além desse aumento sintomas de hipotireoidismo como cansaço excessivo, sonolência, desânimo, câimbras, intolerância ao frio, obstipação intestinal, ganho de peso de leve a moderado, irregularidade menstrual, entre outros. Tais sintomas podem nos indicar que há algo fora da alimentação que pode estar provocando essa elevação do colesterol. Porém, muitas pessoas podem ter um quadro de hipotireoidismo subclínico, em que os sintomas de hipotireoidismo ainda não surgiram, mas os exames de sangue já acusam a doença. Daí a importância de se realizar a dosagem de hormônios tireoidianos em todos os pacientes que apresentam mau controle do colesterol.
Tireoide dói?
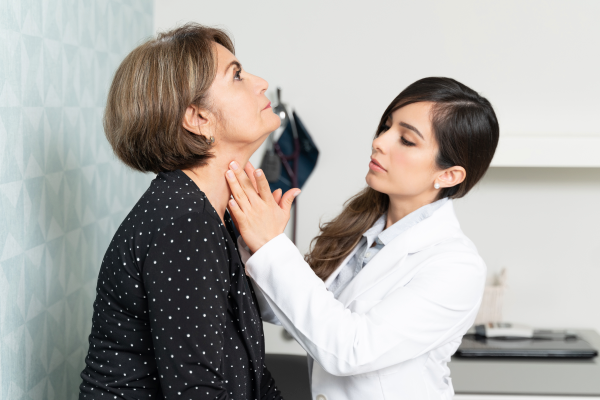
Essa é uma pergunta que pode parecer estranha para alguns, porém muitos pacientes procuram o endocrinologista por algum quadro de dor ou mesmo desconforto na parte da frente do pescoço, muitas vezes atribuída à glândula tireoide. Isso é fato ou há muita confusão nos diagnósticos de dores nessa região. É verdade que a tireoide pode apresentar quadros dolorosos em algumas situações clínicas próprias, mas nem de longe ela é responsável pela maior parte dos quadros de dores na região anterior do pescoço. Vários outros órgãos e estruturas podem causar um número maior de casos de dores e desconforto do pescoço do que a tireoide. Dentre as causas mais comuns de dores e desconforto nessa região destacamos o refluxo gastroesofágico, espasmos e divertículos do esôfago, dores musculares, inflamação da traqueia e de gânglios linfáticos, arritmias cardíacas e dores irradiadas do coração, transtornos de ansiedade, entre outros. Entretanto, em uma minoria dos casos, a tireoide pode ser sim a responsável por quadros de dor, como nos casos de tireoidites subagudas de origem viral, tireoidites bacterianas e cistos hemorrágicos de crescimento rápido. Geralmente o quadro é de uma dor na parte anterior do pescoço, porém mais abaixo, em sua metade inferior, muitas vezes de forte intensidade e que gera muita sensibilidade no local mesmo ao leve toque. Pode vir acompanhada de outros sintomas como febre e simular um quadro de hipertireoidismo, provocando sudorese excessiva, palpitações, tremores, insônia, agitação, entre outros. Já os bócios, que são casos em que a tireoide apresenta um aumento significativo de seu tamanho, normalmente não provocam dor, mas podem causar sintomas como sensação de peso e sufocamento no pescoço, dificuldade para engolir, falta de ar, rouquidão etc. Para finalizar, importante destacar que o câncer de tireoide muito raramente provoca qualquer um dos sintomas acima em seus estágios iniciais.
Tireóide e Coronavirus: Posicionamento Oficial

Recentemente a Sociedade Brasileira de Endocrinologia e Metabologia (SBEM) publicou um posicionamento oficial sobre os cuidados que os portadores de doenças da tireóide devem ter diante da pandemia por COVID-19, visto ser esse um questionamento bastante comum entre os pacientes. Assim podemos afirmar:⠀???? Portadores de hipotireoidismo e hipertireoidismo NÃO fazem parte do grupo de risco para agravamento do quadro de COVID-19, mesmo que a causa da doença seja auto-imune (Tireoidite de Hashimoto ou Doença de Graves);⠀???? As medidas restritivas que seus portadores devem seguir são as mesmas da população geral e orientadas pelo Ministério da Saúde, ressaltando-se a necessidade de se manter um bom controle da doença;⠀???? Se necessário procure o endocrinologista para possíveis mudanças no tratamento baseado em alterações clínicas e laboratoriais, não havendo necessidade de ajustes de dose da medicação no caso de o paciente contrair infecção por COVID-19;⠀???? Nos casos de maior gravidade por COVID-19 em que haja a necessidade de internação, é importante que a equipe médica responsável seja informada que o paciente é portador de doença da tireóide e qual a medicação e dose vem utilizando;⠀???? A grande maioria dos portadores de Câncer de Tireóide, que foram submetidos a cirurgia seguida ou não por tratamento com iodo radioativo, não fazem parte do grupo de risco para agravamento da infecção por COVID-19 e não necessitam de cuidados adicionais em seu tratamento além do habitual;⠀???? Portadores de Câncer de Tireóide avançado, com metástases para órgãos, especialmente para pulmões e aqueles em uso específico de medicamentos para o câncer (Sorafenibe, Levantinibe e Vandetanibe) pertencem ao grupo de maior gravidade e devem manter-se em isolamento social, seguir as medidas de higiene indicadas pelas autoridades de saúde e manterem contato com seu médico.⠀Que todos possam manter a calma e serenidade nesse momento. Juntos iremos superar esse momento difícil de nossas vidas!
Câncer de Tireóide: o que fazer nesses casos?

A preocupação em ter um diagnóstico de Câncer de Tireóide aumentou nos últimos anos na mesma proporção em que novos casos de nódulos de tireóide são detectados. Embora somente uma minoria desses nódulos descobertos seja maligno, é importante termos noções sobre este tipo de câncer e o que fazer caso sejamos surpreendidos por este resultado. Antes de entrar neste assunto, sugiro uma leitura sobre nódulos de tireóide neste artigo que publiquei antes. Quais são os grupos de maior risco para Câncer de Tireóide? O Câncer de Tireóide é a neoplasia endócrina mais comum do mundo, embora seja considerado raro na população como um todo. Dados dos EUA estimam uma incidência anual de 5 a 9 novos casos/ano para cada grupo de 100.000 mulheres e de 2 a 4 novos casos/ano para cada 100.000 homens. No total, cerca de 5% de todos os nódulos tireoidianos diagnosticados serão malignos. Histórico familiar de câncer de tireóide, exposição à radiação na região do pescoço (ex: técnicos em RX que não usam equipamentos de proteção, pessoas submetidas a radioterapia na região do pescoço ou próximo), características ultrassonográficas do nódulo de tireóide (nódulos sólidos, hipoecogênicos, contornos irregulares, com microcalcificações), nódulos detectados em extremos de idade e no sexo masculino (apesar de em números absolutos mais nódulos de tireóide e de câncer serem diagnosticados em mulheres jovens e de meia-idade, quando um nódulo é detectado no sexo masculino, em crianças, adolescentes ou idosos > 70 anos, suas chances de serem um câncer são maiores), são fatores preditores de maior risco de malignidade, embora a maioria dos nódulos diagnosticados nestas populações de risco continuem a ser benignas. Qual o prognóstico do Câncer de Tireóide e o que fazer caso tenha o diagnóstico confirmado? Felizmente, este é um dos tumores malignos de melhor prognóstico, com uma taxa de sobrevida média em 10 anos de 90% a 95% dos casos. Sua incidência vem aumentando em todo o mundo nas últimas décadas, muito graças ao maior acesso da população a exames como ultrassom de tireóide, capaz de rastrear muitos tumores pequenos, com menos de 1 cm de diâmetro e que, em boa parte dos casos, talvez nem fossem evoluir com crescimento e disseminação ao longo da vida destas pessoas, devido sua evolução lenta na maior parte das vezes, o que não significa que este tipo de câncer deva ser subestimado. Os tipos mais comuns de Câncer de Tireóide, e que também são os de melhor prognóstico, são o Carcinoma Papilífero e o Carcinoma Folicular, respectivamente. É esperado que a maioria dos casos seja resolvida somente com a cirurgia (retirada total da glândula tireóide) e, em algumas situações, a depender do estadiamento do tumor, será necessária a complementação terapêutica com iodo radioativo, que quase sempre é dada em dose única e costuma apresentar muito menos efeitos colaterais do que um tratamento quimioterápico convencional, além de ser altamente específica para estes tipos de câncer. O seguimento destes tumores é feito através de exames como a Tireoglobulina (principal marcador de persistência do tumor), Anti-Tireoglobulina, ultrassonografia do pescoço e, em alguns casos, poderá ser complementada com cintilografia de corpo inteiro, tomografia e PET-Scan. Entretanto, existem exceções de maior gravidade dentre os diferentes tipos de Câncer de Tireóide, como os diagnosticados em crianças, adolescentes e idosos com > 70 anos e os tipos conhecidos por Carcinoma Medular e Indiferenciado, felizmente mais raros. Nestes casos, a terapia com iodo radioativo é ineficaz e diferentes tipos de quimioterápicos serão necessários, além de uma abordagem mais agressiva. No caso do Carcinoma Medular de Tireóide, seu marcador tumoral no sangue para seguimento será a Calcitonina. O tratamento cirúrgico deverá ser feito por Cirurgião de Cabeça e Pescoço e acompanhado em conjunto pelo Endocrinologista, que irá verificar se há indicação de complementação terapêutica com iodo radioativo, monitorará os marcadores tumorais e ajustará a dose do hormônio sintético Levotiroxina, já que estes pacientes evoluirão com hipotireoidismo cirúrgico permanente. E como em todo o caso de câncer diagnosticado, procure manter a calma e o pensamento positivo. As chances de cura são altas e maiores quando tratadas de forma precoce e por profissionais qualificados. Gostou deste artigo? Clique aqui e receba mais informações e dicas de saúde em endocrinologia.
Doenças da Tireóide e Gestação
A gestação é um momento muito especial, mas também delicado, onde diversas situações clínicas que acometem a mãe podem refletir negativamente sobre o feto. Dentre estas doenças, destacamos as doenças da tireóide que dividimos em dois grupos principais: Hipotireoidismo e gestação A deficiência de hormônios tireoidianos maternos, se não adequadamente tratada, pode trazer graves repercussões a gestação e ao desenvolvimento do feto, com aumento na incidência de parto prematuro, baixo peso ao nascer, descolamento de placenta, sofrimento fetal durante o trabalho de parto, atraso no desenvolvimento intelectual do bebê e, em casos extremos, até graves quadros de retardo mental. O hipotireoidismo mal controlado relaciona-se também a maiores taxas de infertilidade materna e abortamento. É fundamental, portanto, que nas mulheres portadoras de hipotireoidismo que pretendam engravidar, a dose da levotiroxina (hormônio tireoidiano sintético utilizado para reposição) esteja acertada antes da concepção ou assim que o diagnóstico de gravidez for conhecido e jamais deve ser interrompida antes e durante a gestação! A principal causa materna de hipotireoidismo, disparada, é de origem autoimune, chamada de Tireoidite de Hashimoto, onde anticorpos anômalos produzidos pelo sistema imunológico “atacam” a tireóide e levam à sua falência. A maioria das mulheres que tem esta doença já a possuem previamente à gravidez. Entretanto, outro fator que deve ser levado em consideração é a deficiência de iodo na dieta, já que este elemento é essencial na síntese de hormônios tireoidianos. Estudos mostraram que é alta a frequência de baixos níveis de iodo em gestantes e isto também poderá aumentar o risco daquelas complicações já citadas, além de promover aumento significativo de volume da glândula tireóide materna, conhecido por bócio. É obrigatório que os polivitamínicos utilizados pelas gestantes contenham, no mínimo, 150 mcg de iodo, de acordo com recomendações da American Thyroid Association. Hipertireoidismo e gestação O outro grupo de doenças da tireóide que acometem a gestação está relacionado ao excesso de hormônios tireoidianos, também chamada de tireotoxicose. Duas são as principais causas: a Tireotoxicose Gestacional Transitória e a Doença de Graves. A Tireotoxicose Gestacional Transitória é uma situação relativamente frequente e, na maioria dos casos, não traz maiores repercussões materno-fetais e não deve ser tratada. É uma situação que ocorre principalmente no primeiro trimestre da gestação mediada pelo estímulo do hormônio Beta-HCG, produzido pela placenta, que estimula a tireóide materna a produzir mais hormônios e é considerado fisiológico na maioria dos casos. É mais comum em gestações múltiplas (gemelares) e pode vir acompanhado por quadro de vômitos excessivos. As alterações laboratoriais costumam ser discretas, muitas vezes apenas com redução nos níveis de TSH. Já o hipertireoidismo induzido por autoanticorpos que estimulam a tireóide a produzir hormônios em quantidades exageradas, chamada de Doença de Graves, é uma situação clínica mais rara, porém mais perigosa do que a anterior. Ela aumenta o risco nas grávidas de hipertensão gestacional com pré-eclâmpsia, eclampsia e insuficiência cardíaca, além de maior incidência de abortamento, parto prematuro, baixo crescimento do bebê, arritmias cardíacas fetais e no recém-nascido, descolamento de placenta, má-formações congênitas e óbito fetal. Nestes casos, o uso de medicamentos poderá ser indicado. Em resumo, doenças da tireóide podem levar a graves complicações materno-fetais se não adequadamente tratadas e seguidas em conjunto por obstetra e endocrinologista. Nenhuma destas situações, todavia, é impeditiva para a realização do sonho de ter um bebê, mas é necessário à gestante se cercar de todos os cuidados necessários. Gostou deste artigo? Clique aqui e cadastre-se para receber dicas de saúde e informações sobre endocrinologia!
Nódulo de Tireóide: o que é necessário saber?

O achado incidental de nódulo de tireóide em exames de ultrassonografia tornou-se uma das queixas mais comuns nos consultórios de endocrinologia e cirurgia de cabeça e pescoço nos últimos anos. Pode-se afirmar que um dos principais fatores responsáveis por esta “epidemia” de nódulos de tireóide nos dias atuais está relacionado a uma maior facilidade de acesso da população a métodos diagnósticos como a ultrassonografia, bem como a maior solicitação de exames, muitas vezes sem critérios, por parte dos médicos, ao considerar o mesmo como um exame “de rotina”. Então, o nodulo de tireóide é algo comum e eu posso ter também. Devo me preocupar? Aqui é importante destacar que, apesar do maior número de achados em exames de imagem de nódulos de tireóide e, por tabela, de câncer de tireóide, a mortalidade relacionada a este tipo de câncer não aumentou nos últimos anos. O que quer dizer que estamos fazendo mais diagnósticos de pequenas lesões, algumas delas com células malignas, impalpáveis ao exame físico da tireóide e que muito provavelmente não iriam evoluir com crescimento e disseminação (metástases) ao longo da vida destas pessoas. Apenas um pequeno percentual destas lesões pode representar perigo ao paciente. Portanto, não se deve fazer exame de rastreamento de nódulos de tireóide por ultrassonografia em todas as pessoas. E quem deve ser selecionado para exame de ultrassonografia? É consensual que os seguintes grupos de pessoas devem ser investigados: portadores de nódulo de tireóide palpável, indivíduos expostos a radiação no pescoço (ex: submetidos a tratamento com radioterapia, técnicos de radiologia que não utilizam proteção própria para o pescoço, etc), histórico familiar de câncer de tireóide e neoplasia endócrina múltipla e portadores de tireoidites crônicas, como a Tireoidite Hashimoto, cuja palpação da tireóide é imprecisa e gera dúvidas. É discutível a indicação de realizar ultrassonografia de tireóide em mulheres a partir dos 50 anos de idade ou em outras situações clínicas. Descobri que tenho um nódulo de tireóide! E agora? Preciso fazer uma biópsia? Não há motivo para pânico! A grande maioria dos nódulos de tireóide encontrados é benigno e, mesmo dentro do pequeno percentual de nódulos malignos rastreados, a regra é a predominância de tumores de crescimento lento e na maioria das vezes com alta probabilidade de cura. Não se deve solicitar punção aspirativa por agulha fina (PAAF), popularmente chamada de “biópsia” de nódulo de tireóide, para todos os nódulos detectados ao exame de ultrassom. Somente uma minoria destes nódulos apresentará critérios radiológicos de suspeita para malignidade e, a análise cuidadosa destes nódulos deverá ser sempre feita por endocrinologistas e/ou cirurgiões de cabeça e pescoço com experiência na área, para que se evite exames dispensáveis, algumas vezes dolorosos e que possam levar a cirurgias igualmente desnecessárias e com potencial risco de complicações. Encontrou um nódulo de tireóide? Muita calma nesta hora! Procure um especialista e não entre em pânico! Gostou deste artigo? Clique aqui e receba mais informações e dicas de saúde em endocrinologia.
