SUPLEMENTOS NATURAIS DE EMAGRECIMENTO – O PERIGO QUE VOCÊ NÃO SABIA

Na semana passada foi dada a trágica notícia de uma mulher de 42 anos que apresentou um quadro de hepatite fulminante seguida de óbito após consumir um dito chá emagrecedor de 50 ervas. Para as pessoas em geral essa notícia foi chocante, afinal de contas, esperamos que um produto natural só faça o bem para a saúde, que promova emagrecimento sem os efeitos colaterais dos medicamentos alopáticos. Nada mais equivocado do que esse pensamento. Muitos medicamentos são derivados de plantas, fungos e outras tantas substâncias naturais. Quase todos eles possuem efeitos colaterais, alguns graves, inclusive. Porém, a diferença é que um medicamento original possui algo que um suplemento natural não possui: uma bula. A bula, que muitas pessoas morrem de medo de ler, traz exatamente informações importantes como dose máxima segura, interações medicamentosas, efeitos colaterais mais esperados e raros, entre outros. E tais informações só puderam ser colocadas em bula porque esse medicamento foi bastante estudado antes de ir ao mercado. E os suplementos? O rigor da vigilância sanitária sobre essas substâncias naturais nem de longe é o mesmo dos medicamentos, é muito mais frouxo. Muitos sequer têm informações básicas como nome e dosagem de cada princípio ativo, não possuem estudos científicos sérios apoiando seu uso, são fabricados em laboratórios de fundo de quintal sem qualquer controle de qualidade ou procedência… E o povo toma sem o menor receio! O importante é emagrecer sem precisar passar no médico! Alguns exemplos bem populares: citrus aurantium pode causar crises de arritmia cardíaca, pressão alta e ansiedade; cáscara sagrada e diuréticos só perdem peso por desidratação; noz-da-Índia, além da diarreia intensa e desnutrição, pode causar hepatite fulminante e morte. Não sou contra suplementos naturais, mas jamais prescreveria para meu paciente algo que não sei se funciona, nem de onde vem e muito menos se nada sei sobre sua segurança. Sem esses dados, não vale a pena arriscar a saúde.
TENHO NÓDULO DE TIREÓIDE, DEVO FAZER PUNÇÃO?

O nódulo de tireóide tornou-se um dos principais motivos que levam as pessoas a irem ao endocrinologista. Muitas vezes não se trata somente de um nódulo, pode haver dois, três ou até mais! E aí vem a pergunta: será benigno ou poderá ser um câncer de tireóide? Terei que fazer a punção? A resposta é: na grande maioria das vezes não será necessário a punção, somente o acompanhamento por ultrassom já será suficiente. Isso porque a grande maioria dos nódulos é benigna e um achado bastante comum, principalmente em mulheres e cuja incidência aumenta com a idade. Mesmo alguns nódulos malignos muito pequenos podem simplesmente permanecer estáveis e nunca evoluir. Porém, em caso de nódulos mais suspeitos, a punção deverá ser realizada. Para isso, utilizamos uma classificação da imagem de ultrassom chamada TI-RADS. Nela, o nódulo pode receber uma pontuação de que vai de 1 a 5. Quanto maior o valor, maior o risco de ser maligno. Levamos em consideração vários aspectos do nódulo para classificá-lo, como tamanho, contornos regulares ou irregulares, mais líquido ou sólido, ecogenicidade (a “cor” do nódulo ao ultrassom, mais claro ou escuro), presença de calcificações e se é mais largo ou mais alto. Assim, classificamos o nódulo e determinamos qual será a conduta: – TI-RADS 1 (benigno): não é necessária punção – TI-RADS 2 (não suspeito): não é necessária punção – TI-RADS 3 (levemente suspeito): acompanhar com ultrassom se ≥ 1,5 cm. Punção se ≥ 2,5 cm – TI-RADS 4 (moderadamente suspeito): acompanhar com ultrassom se ≥ 1,0 cm. Punção se ≥ 1,5 cm – TI-RADS 5 (altamente suspeito): acompanhar com ultrassom se ≥ 0,5 cm. Punção se ≥ 1,0 cm Obviamente essa não é uma classificação perfeita, mas serve como um bom parâmetro. Além disso, outros fatores deverão ser levados em conta como distância do nódulo para a cápsula que limita a tireoide (quanto mais perto, maior o risco de invasão se for maligno), histórico familiar de câncer de tireoide de comportamento agressivo, entre outros
CONTRAVE – NOVO MEDICAMENTO PARA OBESIDADE APROVADO NO BRASIL

No final do ano passado a Anvisa liberou a venda de mais uma medicação para o tratamento da obesidade e sobrepeso no Brasil, o Contrave, que é a combinação fixa de dois medicamentos que já existem por aqui: a Bupropiona e a Naltrexone. A Bupropiona é um medicamento utilizado para cessar o hábito do tabagismo, como antidepressivo e que possui um efeito moderador de apetite discreto. Quando combinado ao Naltrexone, cuja função inicial é a de auxiliar no tratamento do alcoolismo, a potência inibitória da fome e do desejo de comer da Bupropiona aumenta significativamente, tornando-se assim uma ótima medicação para o controle do peso. Mais especificamente, elas agem em duas regiões do cérebro: no hipotálamo, onde atua diretamente sobre o centro da fome, diminuindo assim o tamanho das porções e frequência de comer e no sistema mesolímbico, área relacionada ao comer emocional, o famoso desejo de consumir certos alimentos, como salgados e doces. De acordo com os estudos, o medicamento promove uma perda média de 7% do peso, algo comparável a medicamentos como a Sibutramina. Talvez muitos de vocês já usaram ou conhecem alguém que recebeu essa combinação de medicamentos de forma manipulada. Como ambas tem sua venda autorizada de forma isolada por aqui, mas em dosagens diferentes das utilizadas para perda de peso e encontradas em drogarias, é relativamente comum vermos fórmulas com esses dois remédios. Entretanto, essas formulações não são exatamente iguais ao medicamento original. O Contrave apresenta liberação estendida e efeito prolongado que não existe nos manipulados, além de ser mais confiável em termos de controle de qualidade. Portanto, esperamos uma melhor eficácia com o produto original. Deverá ser comercializada somente com receituário médico controlado, por se tratar de um fármaco com ação neuropsíquica e que apresenta contraindicações de uso, como em portadores de epilepsia, transtornos psicóticos, usuários de analgésicos opioides, hipertensão mal controlada, entre outros. Para finalizar, nenhum medicamento para perda de peso trará bons resultados de forma isolada. É necessária uma real mudança de estilo de vida e acompanhamento médico e nutricional, sempre!
TIREOIDITE DE HASHIMOTO E INFERTILIDADE FEMININA

Muitas mulheres que desejam engravidar e ter um bebê não conseguem por uma diversidade de fatores e doenças envolvidas, entre elas a tireoidite de Hashimoto. Foi o que um grande estudo de meta-análise publicado esse mês na revista Reproductive Medicine and Biology mostrou. Há muito tempo sabemos que o hipotireoidismo, que é a falta de hormônios da glândula tireóide, é uma causa não só de infertilidade, como também de irregularidade menstrual, abortamento e parto prematuro. Por conta disso, gestantes ou aquelas que desejam engravidar e tem hipotireoidismo devem manter um TSH controlado entre 0,5 e 2,5 UI/ml. Entretanto, o estudo mostrou que não somente a falta de hormônios como a própria presença de anticorpos contra a tireóide, mesmo naquelas pacientes que ainda tem níveis normais de hormônios, pode ser causa tanto de infertilidade como de menopausa precoce! Para quem não sabe, o principal causador de hipotireoidismo é a doença autoimune tireoidite de Hashimoto, na qual anticorpos contra a tireóide são produzidos pelo sistema imunológico do paciente e atacam a glândula. Em um primeiro momento, a tireóide permanece funcionando normalmente. Com o passar do tempo, o dano contra a glândula tireóide pode se tornar grande a ponto dela não conseguir mais produzir seus hormônios, e a pessoa desenvolve o hipotireoidismo. E esses anticorpos, pelo que esse estudo mostrou, não se limitam apenas a atacar a tireóide, eles também diminuem a reserva de óvulos, que é medida através da dosagem do hormônio anti-mulleriano. Ainda não sabemos exatamente de que forma isso ocorre. O que sabemos é que a portadora de tireoidite de Hashimoto apresenta um pico de hormônio anti-mulleriano na adolescência e que depois cai de uma forma acelerada, o que sugere que a doença pode levar a um esgotamento prematuro das reservas ovarianas. Saber quem são as mulheres portadoras de tireoidite de Hashimoto, portanto, é fundamental para que possamos acompanhá-las e, eventualmente, tratá-las o quanto antes, seja através da reposição de levotiroxina naquelas que já apresentam alguma deficiência de hormônios, não atrasar muito o momento da gravidez ou mesmo congelar óvulos antes que as reservas se esgotem.
Benefícios do Whey Protein

O Whey Protein é um suplemento alimentar rico em proteínas, derivado do soro do leite, geralmente obtido no processo de fabricação de queijos (lembra daquele soro que vem no saquinho de queijos frescos? É dali que vem o Whey)Bastante conhecido entre praticantes de atividades físicas que buscam hipertrofia muscular, o Whey Protein vem ganhando outros adeptos, como idosos e portadores de doenças como diabetes e obesidade E quais seriam suas vantagens? Fornece uma mistura (blend) de aminoácidos bastante diversificada, incluindo altas concentrações de leucina, fundamental para construção muscular e que muitas vezes não é obtido somente por meio de dieta Apresenta resultados superiores a outras formulações proteicas existentes, como a caseína e aminoácidos de cadeias ramificadas (BCAAs) usados isoladamente, exatamente por ser mais completo Seu uso regular está associado a melhora na secreção de insulina e diminuição de fatores de inflamação que dificultam a ação desse hormônio em portadores de diabetes Promove saciedade característica de fontes de proteína e com uma baixa concentração de carboidratos e gorduras, o que é bastante interessante de ser utilizado em pessoas que desejam emagrecer Idosos tem maior risco de desnutrição proteica por conta da maior dificuldade de digestão e mastigação de carnes. O Whey Protein é uma boa alternativa de fonte proteica para esse público Auxilia no processo de recuperação muscular em atletas de provas de longa duração como nos triatletas e maratonistas, bem como em indivíduos que perderam muita massa magra, como pacientes acamados por sequelas de doenças graves. Entretanto, apesar dos diversos benefícios, o Whey Protein não pode ser utilizado de forma indiscriminada e sem o devido acompanhamento médico e nutricional. É necessário que a pessoa já siga uma dieta balanceada, um programa estruturado de treinos de musculação, verifique a função dos rins e do fígado, alergias a proteínas do leite de vaca, entre outros
Medicamentos para diabetes tipo 2 não são todos iguais

Há pouco mais de 10 anos, tratar diabetes significava apenas buscar de qualquer forma atingir as metas de glicemia e hemoglobina glicada que, automaticamente, estaríamos livres das complicações do diabetes. Nada mais equivocado, por incrível que pareça. Estudos da época mostraram que, a partir de um certo ponto de controle glicêmico, as taxas de complicações e mortalidade não diminuíam mais. Pelo contrário, se fosse muito rigoroso poderíamos até colocar o paciente em risco. O culpado eram as hipoglicemias que aconteciam com as drogas mais antigas, como as sulfoniluréias (ex: glibenclamida, glimepirida). Por conta disso, iniciou-se a busca por medicações mais seguras. Surgiram, primeiramente, os Inibidores da DPP-4, como a Sitagliptina (Januvia), Vildagliptina (Galvus), Linagliptina (Trayenta), Saxagliptina (Onglyza) e Alogliptina (Nesina). Com mínimos efeitos colaterais, essas medicações fizeram sucesso, mas ainda não eram potentes o bastante em muitos casos e não conseguiram reverter as enormes taxas de complicações e mortes em decorrência do diabetes. Então vieram duas classes de medicamentos que, aí sim, podemos considerar divisores de águas no tratamento do diabetes: os Inibidores da SGLT-2 e os Análogos do GLP-1. A primeira atua de forma inovadora, auxiliando os rins a eliminarem glicose pela urina. Além de uma boa potência, mostrou significativa redução no risco de evolução para insuficiência renal e cardíaca. Destacamos nesse grupo a Dapagliflozina (Forxiga), Empagliflozina (Jardiance) e a Canagliflozina (Invokana). Já os Análogos do GLP-1 são os “queridinhos” do momento, não apenas por serem eficazes no controle glicêmico e por reduzir o risco cardiovascular e renal, mas também por auxiliarem na perda de peso. Por aqui temos a Liraglutida (Victoza e Saxenda), Dulaglutida (Trayenta) e Semaglutida (Ozempic). Infelizmente o maior empecilho para o maior uso desses últimos é o custo elevado. Esperamos que com o tempo se tornem mais acessíveis a todos os portadores de diabetes.
Hipertireoidismo – Por que é tão perigoso?
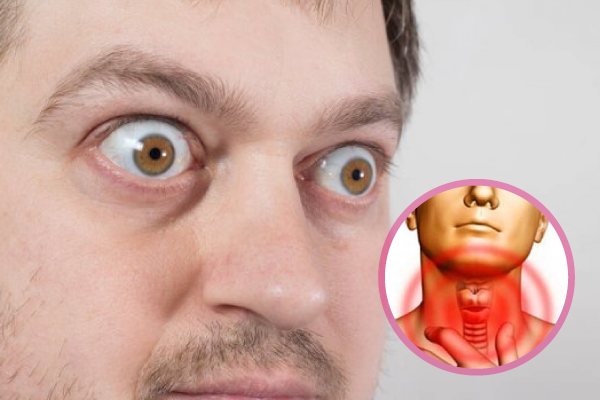
“Doutor, tenho a tireóide que engorda ou a que emagrece?” De maneira bem simples, essa é a forma com que muitos pacientes me perguntam se tem hipotireoidismo ou hipertireoidismo ao se deparar com uma alteração de exame de sangue relacionada à glândula tireóide. E eu já percebi que quando informo a eles que têm hipertireoidismo, que é a situação em que a tireóide produz seus hormônios em excesso e leva a aceleração do metabolismo e perda de peso em muitas (mas não todas) pessoas, alguns chegam a esboçar uma cara de alívio ou até um sorriso… Ficam felizes porque tem a “tireóide que emagrece”. Mal sabem eles que lidarão com uma doença que tem um potencial de gravidade maior que o hipotireoidismo. E por que o hipertireoidismo deve ser tratado com seriedade e não como um atalho para perda de peso? ???????? O portador de hipertireoidismo emagrece no sentido correto da palavra, ou seja, perde peso de massa muscular, principalmente, o que provoca quadros de fraqueza, diminuição da aptidão física, cansaço excessivo etc; ???????? Além da perda de músculos o hipertireoidismo enfraquece os ossos, diminui sua densidade, podendo levar a osteoporose e fraturas; ???????? Uma das complicações mais temidas, no caso do hipertireoidismo de causa autoimune ou Doença de Graves, é a oftalmopatia. Nesse caso ocorre uma proliferação da gordura localizada atrás dos olhos e inchaço nessa região, e isso empurra os olhos para fora, dando o aspecto de que estão “esbugalhados”. Como consequência, pode haver mal fechamento das pálpebras que deixam as córneas expostas a lesões, tracionamento do nervo óptico e cegueira, entre outros; ???????? Aumento exagerado da frequência cardíaca que pode levar a arritmias, aumento da pressão arterial, angina e infarto; ???????? Sintomas como calor e suor excessivos, irritabilidade, ansiedade, insônia, tremores etc. Óbvio que se você tem ou conhece alguém próximo com hipertireoidismo não fique desesperado após ler esse post. A doença tem tratamento e pode ser bem conduzida pelo médico endocrinologista.
O que é a ‘síndrome da mulher atleta’?

Tivemos recentemente os jogos olímpicos com presença cada vez maior das mulheres em diversos esportes. A cada nova edição assistimos a quebra de recordes em diversas modalidades e a superação de limites. Porém, em muitos casos, o organismo poderá cobrar seu preço se esse ganho de performance não for feito de forma saudável, que é o que veremos a seguir. A Síndrome da Mulher Atleta caracteriza-se pela seguinte tríade: redução drástica do aporte calórico (menos de 30 kcal/kg de massa livre de gordura ao dia) acompanhada ou não por quadros de bulimia e anorexia; alterações no ciclo menstrual que podem ir desde ciclos irregulares até parada total da menstruação e infertilidade; perda grave de massa óssea que poderá levar a fraturas por estresse ou de baixo impacto. Essa síndrome é mais vista em praticantes de atividades físicas que podem obter ganhos com a redução de peso, como as ginastas olímpicas, corredoras fundistas, patinadoras etc. Ao reduzir o percentual de gordura de forma acentuada o hipotálamo, região do cérebro que controla o apetite e gasto calórico, tentará economizar energia das funções sexuais e reprodutoras, diminuirá os impulsos hormonais que regulam o funcionamento dos ovários e a produção de hormônios como progesterona e estrogênio. Por sua vez, a deficiência desses, associada a má nutrição, levará as manifestações clínicas que já citamos. Porém, temos visto cada vez mais essa síndrome em mulheres que são atletas amadoras ou que simplesmente estão em busca do corpo perfeito com percentuais de gordura corporal mínimos. Devemos suspeitar desta síndrome em mulheres muito magras que praticam atividades físicas de elevada intensidade e que, ao mesmo tempo, forçam uma redução na ingesta alimentar na tentativa de atingir seus objetivos desportivos e estéticos. Por conta disso, é importante que todas as mulheres que desejam perder peso e melhorar seu desempenho físico sejam acompanhadas por nutricionistas, profissionais de educação física e médicos especializados.
Saiba mais sobre a creatina

A creatina é classificada como um suplemento alimentar, de uso regulamentado e está entre as substâncias ergogênicas mais vendidas no mundo. Seu papel fundamental é fornecer energia para atividades de curta duração, como em levantamento de peso e corridas de sprint. Através de seu metabólito fosfocreatina, ele fornece fósforo para transformar a molécula de ADP em ATP. Esse, por sua vez, libera energia para contração rápida e de alta intensidade para os músculos. Simplificando, é como se a creatina “recarregasse as nossas baterias”, o ADP seria a bateria descarregada e o ATP carregada. Com mais energia à disposição, conseguimos fazer treinos mais longos e intensos e o músculo demora mais tempo para entrar em fadiga. Como resultado, há um maior ganho de massa muscular associado ao treino e melhora do desempenho físico, mais notado em provas de curta duração que exigem explosão. Mas a creatina não serve somente para os praticantes de atividades físicas, ela pode ser muito útil no contexto clínico de diversas doenças que levam a perda de massa muscular, como em idosos, pacientes acamados por sequelas de doenças neurológicas ou que estão em recuperação de estados de internação prolongada, como após COVID-19, por exemplo. Importante ressaltar que estudos de longo prazo não demostraram que a creatina seja prejudicial ao funcionamento dos rins, mas seu uso deve ser feito em intervalos de no máximo 3 meses consecutivos, pois seu uso prolongado pode inibir a formação de ATP pelo próprio organismo. Antes de iniciar seu uso, consulte seu médico e nutricionista. São necessários exames laboratoriais, principalmente de função renal e fígado, para se certificar de que o paciente está apto a utilizar creatina, bem como é necessário um acompanhamento profissional ao longo do tratamento.
Bioimpedanciometria: Exame essencial para o controle de peso

Como medir se um programa para perda de peso está dando certo? Será que só o peso perdido indicado na balança e o índice de massa corpórea (IMC, que é o peso/altura²) são suficientes? E aquele paciente que está treinando para ganhar massa muscular, de que forma podemos ver sua evolução? Para isso utilizamos os métodos de análise de composição corporal, dentre eles um dos mais populares é a bioimpedanciomentria. Através deste equipamento, medimos a resistência que diferentes partes do corpo tem a passagem de uma corrente elétrica de baixa voltagem. De maneira bem simples, quanto mais massa gorda uma pessoa possui, maior a resistência a passagem desta corrente elétrica. Alguém que perde peso e, ao mesmo tempo diminui sua resistência elétrica, provavelmente está eliminando massa gorda e vice-versa.Assim, o aparelho é capaz de calcular alguns parâmetros como massa gorda, percentual de gordura corporal, massa magra e, dentro deste compartimento, a massa muscular, além de estimar a taxa metabólica em repouso ou basal. Acompanhar a evolução desses indicadores é de extrema utilidade. Ele responde a perguntas importantes como, por exemplo, se um paciente que perdeu pouco peso entre uma consulta e outra foi porque seu tratamento estagnou ou por estar ganhando massa muscular na mesma proporção que está perdendo massa gorda, o que seria bom neste último caso. Serve também para avaliar se uma pessoa com um IMC normal é realmente saudável ou apresenta um percentual de gordura aumentado e não percebido, acompanhar o progresso de exercícios de musculação, entre outros. Importante ressaltar que nem todos os equipamentos disponíveis trazem informações confiáveis e é necessário alguns cuidados antes de realizar esse exame, como estar em jejum por pelo menos 4 horas, evitar medir no período menstrual, retirar objetos metálicos etc. Na Árium Saúde dispomos de aparelho de bioimpedanciometria de alta precisão para um melhor acompanhamento dos pacientes em diferentes situações. Agende sua consulta.
