Parou de emagrecer? Pode ter relação com atividade física

Muitas pessoas que estão tentando emagrecer até começam indo bem seguindo um programa de reeducação alimentar, atividades físicas e, eventualmente, uso de medicamentos contra a obesidade. Nos primeiros meses tudo certo, a empolgação é alta e parece que o peso ideal será atingido rapidamente, mas eis que normalmente lá pelo 3º, 4º, 6º mês de tratamento o peso simplesmente “estaciona” e parece que não há nada que faça voltar àquele ritmo inicial de emagrecimento. Tenta-se reduzir mais as calorias, diminuir o carboidrato, ajustar medicação, daí ocorre uma aceleração discreta na perda de peso para logo depois o peso simplesmente empacar de novo. O que pode estar acontecendo? Uma das possibilidades é que você pode não estar dando a devida atenção à atividade física. Durante o processo de emagrecimento, muitas pessoas ainda não tem um condicionamento físico bem desenvolvido e começam a fazer atividades físicas mais leves e sem carga, como caminhadas, por exemplo, e isso é ótimo pois os benefícios dos exercícios para a saúde como um todo são inquestionáveis. A atividade física precisa evoluir se quiser emagrecer de fato O problema é que muitos não irão evoluir em seus treinos e permanecerão na mesma rotina de exercícios por vários meses, continuarão naquele mesmo ritmo de caminhada lenta de 30 minutos de 3 a 4 vezes por semana, não iniciarão um treino de musculação para preparar o corpo para um trote, uma corrida leve, uma pedalada mais longa, ou ainda pior, depois da empolgação inicial e uma relativa perda de peso inicial se acomodam e reduzem o ritmo de exercício colocando outras prioridades a frente dos treinos. É importante destacar que quanto mais peso perdemos mais lento tende a ficar nosso metabolismo. O corpo entende que está faltando energia e passa a “quebrar” as proteínas musculares para repor essa energia. Como o músculo é como um motor de nosso organismo, quanto mais massa muscular perdemos menos calorias iremos queimar. Esse processo de perda de massa muscular durante o emagrecimento é normal e pode ser compensado em boa parte com aumento de treino tanto de musculação quanto do aeróbico. O ideal para quem quer perder peso é realizar no mínimo de 240 a 300 minutos de exercício físico por semana. Obviamente nem todo mundo terá preparo físico e tempo para logo de início começar dessa forma, mas o importante é buscar essa meta conforme o tempo de cada um e acompanhamento de um profissional em educação física. O correto é a cada 8 a 12 semanas em média reavaliarmos o programa de atividades físicas e, sempre que possível, intensificar o volume e intensidade de treinamento. Troca de massa gorda por massa magra Outra possibilidade para o peso não se mexer na balança é a troca de massa gorda por massa muscular, principalmente naqueles em que predominam os treinos resistivos. Até aí não há problemas, principalmente se sua intenção é hipertrofia e definição muscular. Nesse caso o peso deixa de ser tão importante e passamos a adotar outros parâmetros para saber se o objetivo de perder massa gorda está sendo atingida, como medida de circunferência abdominal, prega cutânea e através de exames como a bioimpedanciometria ou a análise de composição corporal por aparelho de densitometria, esses últimos irão fornecer dados mais exatos de percentual de gordura corporal, água e massa magra, de onde se obtém a massa muscular. Sempre digo aos meus pacientes: atividade física é para sempre, quanto mais velho ficamos maior será nossa obrigação de nos mantermos ativos. Dificilmente alguém que é sedentário ou que permanece fazendo pouca atividade física atingirá seus objetivos de peso ou mesmo conseguirá sustentar o que foi perdido. É até possível em curto prazo perder alguns quilinhos, mas em médio e longo prazo a falta dos exercícios será cobrada.
Sensor de glicose subcutâneo: avanço no controle do diabetes
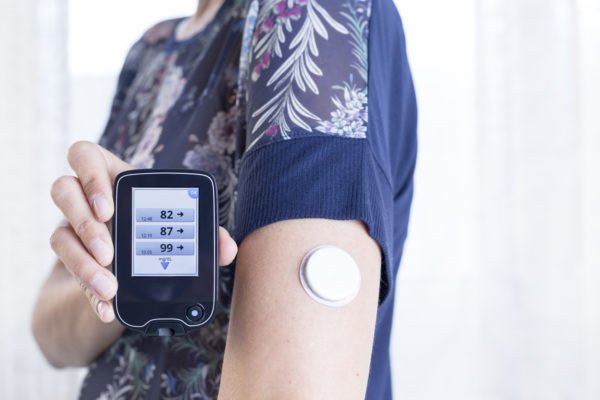
Se perguntar a um paciente diabético quais os principais motivos de aborrecimento e limitação de sua doença é quase certo que as medidas de glicose através de picadas de pontas de dedos serão muito lembradas. Além de dolorosas, elas não são práticas pois exigem necessidade de limpeza frequente dos dedos, local apropriado para descarte de material perfurante e para que se tenha uma noção mais exata de como a glicemia se comporta durante um período de 24h são necessárias várias picadas, no mínimo de 4 a 7 ao dia. Desta forma, o lançamento de sensores de glicose que medem o açúcar quase que constantemente e de forma imediata, não necessitando de picadas constantes é visto com enorme desejo por pacientes e médicos que tratam de diabetes, pois praticamente dispensam as famigeradas pontas de dedos, o que se traduz em grande comodidade e maior adesão ao auto monitoramento da glicose, fundamental para o bom controle da doença. Como funciona o sensor de glicose? O primeiro sensor de glicose disponível ao público no país é o Sistema Flash, cujo nome comercial é Freestyle Libre®. Ele tem o formato e tamanho aproximado de uma moeda de 1 real e permanece colado sobre a pele da parte posterior de um dos braços. No centro do sensor sai um filamento que atravessa a pele e entra em contato direto com o líquido do tecido subcutâneo, realizando em tempo real as medidas de glicose desse fluido. Esse filamento que faz parte do sensor é inserido através da pele por meio de um introdutor com agulha e lá permanecerá por 2 semanas realizando medidas de glicose, após esse período deve ser trocado o sensor. Ele é a prova de água, não havendo necessidade de se retirar para banho de chuveiro ou piscina, por exemplo. Para se saber o valor de glicose naquele momento é muito simples: basta passar o glicosímetro próprio em frente ao sensor e o valor aparecerá imediatamente na tela do aparelho. Outra grande vantagem do uso do sensor de glicose é que por estar em contínuo contato com o líquido subcutâneo, ele realiza medidas praticamente contínuas de glicose. Mais precisamente é capaz de armazenar automaticamente 1 medida a cada 15 minutos por até 8 horas seguidas. Cada vez que se passa o aparelho de glicosímetro em frente ao sensor, os dados armazenados desde a última leitura são transmitidos, liberando-se memória do sensor para até outras 8 horas de registro. Para facilitar o entendimento de tamanho número de dados, ao se baixar os dados do glicosímetro no computador o programa constrói gráficos com curvas de picos e quedas de glicemia ao longo das 24 horas, mostrando exatamente os pontos críticos do controle de glicose que devem ser corrigidos. Em comparação aos exames de pontas de dedos, muito mais medidas de glicose são obtidas, incluindo medidas automáticas de horários em que usualmente não são registrados, como de madrugada por exemplo, o que permite um controle do diabetes e do manejo de medicamentos muito mais preciso, principalmente para os insulino-dependentes. Todos os portadores de diabetes podem utilizar o sensor de glicose? Ainda existem limitações ao seu uso. Pacientes internados ou em situações clínicas que ocorre inchaço (edema) no local de implante do sensor, como em portadores de insuficiência cardíaca, cirrose hepática, insuficiência renal, etc, seu uso não é recomendado o pois os dados coletados podem apresentar falhas de medida. O uso em gestantes com diabetes ainda não foi registrado em bula no Brasil, embora já esteja liberado em vários países da Europa. É necessário nas primeiras 24 horas de uso a realização de algumas medidas de glicose por ponta de dedo para se checar se a calibragem do sensor está correta pois é comum nas primeiras horas haver diferenças de medidas. Além disso seu custo, embora não exorbitante se comparado ao custo das tiras reagentes de pontas de dedos, ainda é considerado elevado para maior parte da população brasileira. De qualquer forma a possibilidade de se obter um controle de glicose muito mais bem detalhado e praticamente sem necessidade de picadas constantes de pontas de dedos é, sem sombra de dúvidas, uma revolução no tratamento do diabetes e já está mudando a visão de que ter um controle de glicose adequado, principalmente nos usuários de insulina, é algo praticamente impossível de ser atingido. Ainda há muito o que evoluir no controle e tratamento do diabetes mas essa nova ferramenta, bem como outros sensores de glicose que estão a caminho, trazem alívio e esperança aos diabéticos, seus familiares e profissionais de saúde que lidam com essa doença complicada no dia-a-dia.
Dieta “low-carb” : uma visão geral
Vacinas indicadas para portadores de diabetes

Muitos já devem saber que os portadores de diabetes possuem um maior risco de contrair doenças infecciosas por ser parte de um grupo de pessoas com diminuição da imunidade, em especial aqueles com níveis de glicose no sangue mal controlados. Certas doenças se manifestam de maneira mais comum e mais grave nessa população, como gripes, pneumonias, infecções urinárias, meningites, etc. Uma das maneiras de se prevenir o contágio por algumas doenças infecciosas é através da vacinação específica para diabéticos que deve ser adicionada ao já tradicional calendário vacinal de crianças e adultos. Quais as vacinas estão indicadas para quem tem diabetes? As recomendações abaixo estão embasadas nas últimas diretrizes da Sociedade Brasileira de Imunização, para maiores detalhes acesse o link sbim.org.br: 1- Herpes Zoster: popularmente conhecida como “cobreiro”, trata-se da reativação do vírus da catapora (varicela) que provoca lesões bolhosas na pele, na maior parte das vezes em forma de faixa, pois se manifesta sobre determinados ramos nervosos que correspondem ao local onde surgem essas lesões, podendo acometer várias partes do corpo, como pele do abdome, tórax, pernas, ouvidos, etc. Ocorre mais comumente em diabéticos e o quadro é extremamente doloroso e incapacitante, podendo levar vários meses para a sensação de dor desaparecer e quase sempre é necessário o uso de potentes analgésicos. Além disso, o próprio quadro do herpes zoster pode levar a descompensação dos níveis de glicose no sangue e, embora não seja tão comum, alguns pacientes podem desenvolver gravíssimos quadros de menigoencefalite herpética, potencialmente fatal. Recomenda-se essa vacina para diabéticos a partir dos 50 anos de idade. 2- Influenza A e B: é conhecida como vacina da gripe e imuniza contra vários subtipos de vírus, incluindo espécies mais agressivas do tipo A H1N1, associada a maior incidência de internações hospitalares, graves quadros de insuficiência respiratória e até mesmo óbito. Os diabéticos são especialmente suscetíveis a contrair quadros gripais e existe ainda um outro agravante pouco discutido: há dados que demonstram um aumento no risco de infarto agudo do miocárdio em portadores de diabetes em cerca de 18% durante os episódios gripais. A vacina deve ser aplicada anualmente no outono em todos os diabéticos exceto naqueles menores de 6 meses de vida. 3- Pneumocócica: portadores de diabetes também apresentam maior risco de desenvolver graves quadros de pneumonia, principalmente idosos. A imunização é contra a bactéria pneumococo que é o principal agente causador de pneumonias na população adulta e não inclui outras bactérias, além de oferecer proteção contra meningite por esse tipo de bactéria. O recomendável é associar a vacina conjugada com a vacina polissacarídica 23 valente, esta última aplicada dois meses após a conjugada. Indicada para todos os diabéticos, principalmente naqueles acima dos 65 anos de idade. 4- Hepatite B: a incidência de hepatite pelo vírus B é maior em diabéticos e especial cuidado deve-se ter aqueles que trabalham com materiais potencialmente contaminados com sangue e secreções, como enfermeiros, dentistas, auxiliares de limpeza de estabelecimentos de saúde, médicos, cuidadores, doulas, etc. Periodicamente é recomendável a dosagem do anticorpo contra o vírus da Hepatite B no sangue (Anti HBs) para sabermos se a imunização ainda é efetiva ou é necessário novo reforço vacinal. Importante frisar que nem todas essas vacinas estão disponíveis na rede pública de saúde. E a vacina contra febre amarela? Pode ser dada em portadores de diabetes? A vacina para febre amarela é permitida para diabéticos desde que o mesmo apresente níveis de glicemia controlados e não estejam em tratamento de qualquer outra doença ou situação que possa diminuir a imunidade, como quimioterápicos para câncer, imunossupressores para transplantados e no tratamento de diversas doenças (ex: corticóides em altas dosagens e outros imunossupressores para o tratamento lupus, artrite reumatóide, asma, esclerose múltipla, etc), paciente internados gravemente enfermos, entre outros.
Diabetes: benefícios do consumo de iogurte

Um interessante estudo de autoria do Dr. Frank Hu, professor de nutrição da Harvard School of Public Health mostrou um leve, porém consistente, benefício na redução do risco de desenvolver diabetes naqueles que consumiram 1 copo de iogurte diário. De acordo com o autor, o consumo regular deste alimento levou a diminuição de 17% no risco de desenvolver diabetes. O estudo do tipo metanálise, reuniu diferentes ensaios populações, totalizando 460.000 pessoas, portanto um número bastante significativo de indivíduos. Durante o período de seguimento, 36.000 pessoas desenvolveram diabetes. Comparando os grupos de indivíduos que se tornaram diabéticos com o daqueles que conseguiram prevenir o desenvolvimento da doença, verificou-se que uma das características desse último era o consumo diário de uma medida de iogurte. De que maneira o iogurte preveniria o desenvolvimento do diabetes? O mecanismo exato pelo qual o iogurte atuou positivamente ainda é desconhecido, mas especula-se que a presença de probióticos, que são as conhecidas bactérias “do bem” como bifidobactérias e lactobacilos, através de um efeito competitivo contra as bactérias “ruins” que colonizam o intestino de pessoas predispostas a desenvolver diabetes, atuariam diminuindo a produção de substâncias inflamatórias procedentes do intestino que promovem resistência à insulina, ou seja, permitem que a ação deste hormônio, responsável por manter os níveis de açúcar no sangue controlados, seja mais eficaz. Além disso, parece haver uma diminuição na permeabilidade do intestino a absorção de açúcares, dificultando sua entrada na corrente sanguínea, o que também é desejável na prevenção do diabetes. De acordo com o estudo não houve diferença significativa com relação aos diferentes tipos de iogurte, seja do tipo grego, integral ou desnatado (recomenda-se, entretanto, iogurtes com baixo teor de açúcar) e, possivelmente, outros alimentos que possuam características semelhantes, como leite fermentado, queijos ou fórmulas dietéticas contendo probióticos devam apresentar um efeito parecido, mas são necessários mais estudos específicos. Seria então o iogurte um alimento “milagroso” para portadores de diabetes ou para quem quer prevenir essa doença? Obviamente o efeito do iogurte na dieta não é mágico! Em ambos os grupos estudados, para que a comparação do efeito desta sobremesa ficasse evidente, era necessário que todos os pacientes estivessem seguindo um intenso programa de reeducação alimentar e atividades físicas. O consumo desse produto deve ser diário e constante para que seu benefício apareça. De qualquer forma, essa é uma boa notícia para quem sofre de diabetes e vê seu cardápio cada vez mais restrito ou mesmo para aqueles que desejam ter uma alimentação mais saudável e com menor risco de desenvolver essa doença, bem como suas complicações, além de ser muito saboroso! Gostou deste artigo? Clique aqui e receba mais informações e dicas de saúde em endocrinologia.
Perda de peso: melhor devagar ou depressa?
Uma dúvida comum nos consultórios de endocrinologia diz respeito ao ritmo ideal de perda de peso. Esse é um assunto polêmico, pois tradicionalmente especialistas costumam sugerir uma perda de peso lenta e gradual. Entretanto, a perda rápida de peso parece ganhar cada vez mais adeptos, que defendem a tese de que seus benefícios superariam os riscos, ao contrário do que costumamos pensar. Desta forma, qual a conduta correta? Perder peso de forma lenta ou rápida? Perda de peso de forma lenta Perda de peso lenta, ou seja, abaixo de 0,5 kg por semana, tem a vantagem de ser um método mais fácil e realista de ser cumprido. A adaptação a esse método é mais simples, não há grandes restrições alimentares e preocupações com carências nutricionais em decorrência da redução do aporte calórico. Entretanto, existe o fator motivacional, já que realmente é difícil manter a maioria dos pacientes satisfeitos com resultados tão modestos, principalmente naqueles que necessitam perder muito peso e, desta maneira, há uma grande chance de abandono do tratamento. Isso explica, em partes, o fracasso em médio e longo prazo da maioria dos métodos dietéticos, incluindo dietas hipocalóricas que buscam perdas discretas e constantes de peso. Perda de peso de forma rápida Por outro lado, perder peso depressa, em um ritmo superior a 1,5 kg por semana em média, do ponto de vista emocional, funcional ou mesmo estético é realmente motivador e parece ser determinante em manter o paciente focado em um programa de mudança de estilo de vida. Observamos esse comportamento, por exemplo, em pacientes submetidos a cirurgia bariátrica, que rapidamente perdem peso e melhoram na mesma proporção aspectos do humor, locomoção, quantidade de medicações utilizadas para doenças crônicas como diabetes, hipertensão, etc, ou seja, não dá para negar que há benefícios em perder peso de forma rápida. Neste caso a questão é saber de que maneira o paciente emagreceu. Sabemos que hoje existem diversas estratégias para perda de peso rápida, algumas chamadas de “dietas da moda”, cientificamente não testadas e cujos riscos à saúde em médio e longo prazo relacionados às carências nutricionais são desconhecidos (ex: dieta Dukan, Whole 30, etc). Métodos dietéticos muito restritivos só deveriam ser indicados por médicos e nutricionistas, sob constante supervisão e por curto período de tempo e já tendo sempre em vista uma transição para uma dieta tradicional de baixa caloria para evitar o “efeito sanfona”. Além disto, estudos mostraram que os resultados em médio e longo prazo comparando métodos mais restritivos com dietas tradicionais de baixa caloria não se mostraram superiores, exatamente pela dificuldade de aderência destes pacientes por um longo período. Perder peso depressa é realmente animador, mas cobra um preço mais alto. Será o ritmo de perda de peso o principal fator determinante para reganho de peso ou há outros fatores envolvidos? Parece que o maior risco de reganho de peso está mais relacionado ao total de peso perdido, ao histórico individual de obesidade e tentativas prévias de perder peso do que com a velocidade da perda de peso em si, ou seja, é mais difícil manter o peso controlado de indivíduos que emagreceram muito, por exemplo, 20 kg, 30 kg, e que já estiveram obesos por vários anos do que naqueles que precisaram perder menos peso e cujo histórico de obesidade ou sobrepeso não é tão antigo, independente da velocidade de perda de peso. Muitos, inclusive, serão obrigados a utilizar medicamentos para perda e manutenção do peso por vários anos. Por conta disso é que insistimos tanto na prevenção dos casos de obesidade na infância e adolescência. Quanto mais cedo engordamos, maior será a tendência de desenvolvermos uma espécie de “memória metabólica” que induzirá modificações hormonais com o objetivo de conservar energia e aumentar o apetite todas as vezes que tentamos emagrecer, seja de maneira lenta ou rápida. Para finalizar, o ideal preconizado para a maioria dos pacientes é o caminho do meio, buscar metas de perda de peso iniciais de 0,5 kg a 1,5 kg por semana, procurando adequar os diferentes métodos de dieta à realidade de cada paciente, observar sempre o grau de motivação e procurar fazê-lo compreender que independente da perda de peso ser rápida ou devagar, a mudança de estilo de vida será definitiva e necessário o apoio de familiares e amigos próximos. Para aqueles que não conseguiram atingir esse ritmo de emagrecimento, devemos reforçar que qualquer perda de peso será benéfica à saúde, por menor que seja. O importante é não desistir. Entretanto, há pacientes que não se importarão em perder peso mais lentamente (até irão pedir isso), enquanto outros estarão mais aptos e dispostos a seguir um plano dietético mais rigoroso. Se for esse o caso, é necessário informar que métodos mais restritivos, como dietas de muito baixa calorias ou com redução importante (mas não eliminação) de algum grupo alimentar como carboidrato e/ou gordura, poderão até ser indicadas, mas como dissemos antes, somente por um curto período e será necessário acompanhamento ainda mais frequente com endocrinologista, nutricionista e psicólogo, com o objetivo de monitorar e tratar possíveis distúrbios nutricionais, eletrolíticos, alterações de hábito intestinal, humor, entre outros, que porventura venham a surgir. Jamais um paciente deverá tentar seguir esses métodos por conta própria e sem saber antes como está sua saúde, tal conduta poderá ser muito perigosa. Gostou deste artigo? Clique aqui e receba mais informações e dicas de saúde em endocrinologia.
Câncer de Tireóide: o que fazer nesses casos?

A preocupação em ter um diagnóstico de Câncer de Tireóide aumentou nos últimos anos na mesma proporção em que novos casos de nódulos de tireóide são detectados. Embora somente uma minoria desses nódulos descobertos seja maligno, é importante termos noções sobre este tipo de câncer e o que fazer caso sejamos surpreendidos por este resultado. Antes de entrar neste assunto, sugiro uma leitura sobre nódulos de tireóide neste artigo que publiquei antes. Quais são os grupos de maior risco para Câncer de Tireóide? O Câncer de Tireóide é a neoplasia endócrina mais comum do mundo, embora seja considerado raro na população como um todo. Dados dos EUA estimam uma incidência anual de 5 a 9 novos casos/ano para cada grupo de 100.000 mulheres e de 2 a 4 novos casos/ano para cada 100.000 homens. No total, cerca de 5% de todos os nódulos tireoidianos diagnosticados serão malignos. Histórico familiar de câncer de tireóide, exposição à radiação na região do pescoço (ex: técnicos em RX que não usam equipamentos de proteção, pessoas submetidas a radioterapia na região do pescoço ou próximo), características ultrassonográficas do nódulo de tireóide (nódulos sólidos, hipoecogênicos, contornos irregulares, com microcalcificações), nódulos detectados em extremos de idade e no sexo masculino (apesar de em números absolutos mais nódulos de tireóide e de câncer serem diagnosticados em mulheres jovens e de meia-idade, quando um nódulo é detectado no sexo masculino, em crianças, adolescentes ou idosos > 70 anos, suas chances de serem um câncer são maiores), são fatores preditores de maior risco de malignidade, embora a maioria dos nódulos diagnosticados nestas populações de risco continuem a ser benignas. Qual o prognóstico do Câncer de Tireóide e o que fazer caso tenha o diagnóstico confirmado? Felizmente, este é um dos tumores malignos de melhor prognóstico, com uma taxa de sobrevida média em 10 anos de 90% a 95% dos casos. Sua incidência vem aumentando em todo o mundo nas últimas décadas, muito graças ao maior acesso da população a exames como ultrassom de tireóide, capaz de rastrear muitos tumores pequenos, com menos de 1 cm de diâmetro e que, em boa parte dos casos, talvez nem fossem evoluir com crescimento e disseminação ao longo da vida destas pessoas, devido sua evolução lenta na maior parte das vezes, o que não significa que este tipo de câncer deva ser subestimado. Os tipos mais comuns de Câncer de Tireóide, e que também são os de melhor prognóstico, são o Carcinoma Papilífero e o Carcinoma Folicular, respectivamente. É esperado que a maioria dos casos seja resolvida somente com a cirurgia (retirada total da glândula tireóide) e, em algumas situações, a depender do estadiamento do tumor, será necessária a complementação terapêutica com iodo radioativo, que quase sempre é dada em dose única e costuma apresentar muito menos efeitos colaterais do que um tratamento quimioterápico convencional, além de ser altamente específica para estes tipos de câncer. O seguimento destes tumores é feito através de exames como a Tireoglobulina (principal marcador de persistência do tumor), Anti-Tireoglobulina, ultrassonografia do pescoço e, em alguns casos, poderá ser complementada com cintilografia de corpo inteiro, tomografia e PET-Scan. Entretanto, existem exceções de maior gravidade dentre os diferentes tipos de Câncer de Tireóide, como os diagnosticados em crianças, adolescentes e idosos com > 70 anos e os tipos conhecidos por Carcinoma Medular e Indiferenciado, felizmente mais raros. Nestes casos, a terapia com iodo radioativo é ineficaz e diferentes tipos de quimioterápicos serão necessários, além de uma abordagem mais agressiva. No caso do Carcinoma Medular de Tireóide, seu marcador tumoral no sangue para seguimento será a Calcitonina. O tratamento cirúrgico deverá ser feito por Cirurgião de Cabeça e Pescoço e acompanhado em conjunto pelo Endocrinologista, que irá verificar se há indicação de complementação terapêutica com iodo radioativo, monitorará os marcadores tumorais e ajustará a dose do hormônio sintético Levotiroxina, já que estes pacientes evoluirão com hipotireoidismo cirúrgico permanente. E como em todo o caso de câncer diagnosticado, procure manter a calma e o pensamento positivo. As chances de cura são altas e maiores quando tratadas de forma precoce e por profissionais qualificados. Gostou deste artigo? Clique aqui e receba mais informações e dicas de saúde em endocrinologia.
Novos medicamentos para o Diabetes tipo II
A incidência de Diabetes na população vem aumentando de forma assustadora nas últimas décadas, muito por conta do aumento concomitante dos casos de Obesidade e Sobrepeso, influenciado pelo sedentarismo e maus hábitos alimentares, além de fatores genéticos e ambientais. Felizmente, houve avanços importantes no tratamento do Diabetes tipo II com o lançamento há cerca de três anos de uma classe de medicação conhecida por inibidores da SGLT-2. Apesar de já estar no mercado há um certo tempo, benefícios adicionais deste grupo de medicamentos vêm surgindo a cada novo estudo apresentado e novidades ainda virão, tornando assim sua prescrição cada vez mais comum e conhecida pelo público em geral. Notamos ainda que há um grande número de pacientes ou mesmo de médicos que tem pouco ou nenhum entendimento sobre estes fármacos. Quais destes novos medicamentos para o Diabetes tipo II estão disponíveis no Brasil? Em nosso país, estão disponíveis 3 diferentes tipos de inibidores da SGLT-2: Dapagliflozina (Forxiga), Empagliflozina (Jardiance) e Canagliflozina (Invokana). Apesar de haver pequenas diferenças entre estes fármacos, o mecanismo de ação deles essencialmente é o mesmo. O efeito principal é exercido pelos rins, através de um mecanismo que elimina o excesso de glicose do sangue pela urina. Em comparação a medicamentos para Diabetes lançados anteriormente, chamou a atenção diversos aspectos positivos, como risco praticamente ausente de hipoglicemias, perda de peso média de 3 kg em 6 meses, leve redução dos níveis de pressão arterial e ácido úrico, potente no controle glicêmico em comparação a outras drogas, é seguro para os rins, entre outros. Que outras vantagens estes novos medicamentos para o Diabetes tipo II proporcionaram em comparação às anteriores? O que mais chamou a atenção nos estudos sobre segurança destes novos medicamentos para o Diabetes tipo II foram os resultados de um grande estudo feito com a Empagliflozina (Jardiance), chamado EMPA-REG (*). Neste estudo, houve uma redução significativa na mortalidade geral por doenças cardiovasculares (redução de 38%), Infarto não-fatal e Acidente Vascular Cerebral (AVC) não-fatal (redução de 14%) e internações hospitalares por Insuficiência Cardíaca (redução de 35%) em comparação a associação de outros fármacos para Diabetes mais placebo. Outros grandes estudos envolvendo a Dapagliflozina (Forxiga) e Canagliflozina (Invokana) estão em andamento e o esperado é que demonstrem dados semelhantes aos vistos com a Empagliflozina (Jardiance), dada a similaridade entre as medicações. Todos os pacientes podem usar estes novos medicamentos para o Diabetes tipo II? Pode ser prescrita para emagrecimento? Importante ressaltar que apesar de serem ótimas medicações, elas possuem alguns efeitos colaterais e contraindicações para sua prescrição em alguns casos e, portanto, ela não deve ser indiscriminada e sempre necessita ser ponderada pelo médico. O efeito adverso mais comum foi um aumento na incidência de infecções genitais (nas mulheres vulvovaginites e nos homens balanopostites), normalmente de fácil controle e controladas com medidas de higiene íntima. É contraindicado em pacientes portadores de Insuficiência Renal em graus moderados e graves, pois neste grupo o efeito da medicação tende a ser reduzido e, portanto, ineficaz. Seu uso também não foi aprovado para pacientes que desejam somente perder peso. Novos estudos com relação ao tratamento da obesidade e sobrepeso estão em andamento e devemos aguardar os resultados. Como sempre digo, nunca se automedique! Consulte sempre um médico e verifique se tem ou não indicação de utilizar esta classe de medicação. (*). Zinman B, et al. Rationale, design, and baseline characteristics of a randomized, placebo-controlled cardiovascular outcome trial of empagliflozin (EMPA-REG OUTCOME). Cardiovasc Diabetol. 2014;13:102. Gostou deste artigo? Clique aqui e cadastre-se para receber dicas de saúde e informações sobre endocrinologia!
Alimentos Ultraprocessados e Excesso de Peso
Uma boa estratégia para perda peso é evitar alimentos ultraprocessados, que seriam aqueles que possuem baixa ou nenhuma quantidade de comida em sua forma natural ou integral, como batata chips, biscoitos de qualquer espécie, principalmente recheados, nuggets, refrigerantes, sucos industrializados, balas, salsichas, salgadinhos, macarrão instantâneo, comida congelada e industrializada, pretzels, entre outros. Em resumo, comidas que não se parecem em nada com alimentos naturais. Parece algo simples, mas que poucos colocam em prática por subestimarem a quantidade real consumida ao longo do dia e por não terem noção do tamanho do estrago que estes alimentos provocam em nosso organismo. Qual o impacto que alimentos ultraprocessados tem sobre o ganho de peso? Um estudo espanhol publicado em novembro/2020 02 “American Journal of Clinical Nutrition”, acompanhou um grupo de 8451 pessoas por quase uma década e verificou a quantidade de porções de alimentos ultraprocessados que foi consumida diariamente por estes indivíduos.Verificou-se ao final deste estudo que 23% daqueles com peso inicialmente saudável passaram a ter sobrepeso ou obesidade. Aquelas que consumiram elevadas quantidades de alimentos ultraprocessados, de 6 ou mais porções diárias, de acordo com o estudo, apresentaram um risco 26% maior de ganhar peso em comparação ao grupo que nunca ou raramente consumiam este tipo de comida. É muito! Por que alimentos ultraprocessados engordam tanto? Para realçar o sabor dos mesmos e por conta do excesso de conservantes e substâncias estabilizadoras, utiliza-se uma quantidade muito maior de açúcar, gordura e sódio por grama de alimento em comparação àqueles minimamente industrializados ou caseiros que utilizam ingredientes naturais. Na sua maioria eles contem baixa quantidade de fibras, que poderiam auxiliar no processo de saciedade e o pior, a combinação de altas quantidades de gordura e açúcar pode ser extremamente viciante para nosso paladar.Além disto, um outro fator que determina a alta ingesta destes alimentos calóricos está na facilidade de acesso aos mesmos, em qualquer mercado de esquina ou balcão de restaurante por quilo lá estarão estes petiscos, que são relativamente baratos, vendem em pacotes cada vez maiores, muitas vezes não necessitam de refrigeração e já estão prontos ou praticamente prontos para serem consumidos. Esta extrema disponibilidade aumenta a probabilidade de estarmos consumindo calorias adicionais sem que prestemos atenção. Quais estratégias devemos tomar para evitar alimentos ultraprocessados em nossa dieta? A conclusão de que temos que cortar alimentos ultraprocessados parece meio óbvia, mas por que então não conseguimos fugir deles na prática? Para não cairmos nestas armadilhas, devemos nos empenhar em gastar um pouco mais de tempo (e talvez dinheiro, infelizmente) em elaborar uma lista de supermercado contendo mais alimentos frescos e integrais, levarmos lanchinho saudável de casa ao invés de contar com as opções práticas encontradas lá fora, dedicarmos algum tempo no final de semana para cozinhar e deixar feijão, carnes e legumes congelados para serem consumidos ao longo da semana e por aí vai.A falta de tempo dos tempos modernos nos leva a procurar por alimentos mais práticos. Entretanto, isto não pode sempre servir de desculpa para fugirmos da essência da reeducação alimentar, saúde deve ser sempre prioridade e temos que dedicar um certo tempo do dia para nos cuidarmos de tal forma que se torne uma rotina, como tomar banho ou cuidar do orçamento da casa. Consumir alimentos ultraprocessados de vez em quando não é proibido, porém evite “plantar armadilhas” em sua casa ou local de trabalho. Sentiu muita vontade de comer um doce ou batata chips que faz um bom tempo que não come? Compre uma quantidade pequena, apenas para matar à vontade ou divida um pacote maior entre mais pessoas, evite manter grandes quantidades destes alimentos por perto. Como dissemos antes, além de serem muito calóricos, tais petiscos são muito viciantes e é muito provável que você não irá conseguir se controlar e parar de comer enquanto o pacote inteiro não acabar. O que os olhos não vêem o estômago e o cérebro não sentem! Gostou deste artigo? Clique aqui e cadastre-se para receber dicas de saúde e informações sobre endocrinologia!
Prolactina aumentada no sangue: o que significa?

A prolactina é um hormônio produzido pela hipófise, glândula situada abaixo do cérebro e que produz uma série de outros hormônios que regulam a função de outras glândulas como tireóide, gônadas e suprarrenais. No caso específico da prolactina, ela é a responsável nos mamíferos por aumentar a produção de leite pelas glândulas mamárias após o parto. Durante a fase de aleitamento materno, este hormônio também exerce efeito inibitório sobre os hormônios sexuais da mãe, o que leva a supressão dos ciclos menstruais, diminuição da fertilidade e da libido neste período, atuando como um método contraceptivo natural (embora não 100% infalível). Durante o aleitamento, esta inibição dos hormônios sexuais é até interessante, visto ser muito provável que uma nova gestação neste momento não seja desejável para a maioria das mulheres. A questão é que existem situações fora da fase de lactação que induzem aumento da prolactina, em ambos os sexos, e que podem trazer repercussões bastante desagradáveis. O que o aumento da prolactina pode ocasionar? O excesso de prolactina pode levar a uma série de manifestações clínicas, como galactorréia (que é a saída de leite das mamas – em mulheres que já amamentaram este achado pode não ter tanto significado, mas em homens é altamente sugestivo), diminuição do desejo sexual, da lubrificação vaginal, irregularidade menstrual, impotência, redução do volume ejaculado, alterações de humor, além de ser uma das principais causas de infertilidade tanto em mulheres quanto em homens. Em crianças e adolescentes pode haver atraso de puberdade. Com o passar do tempo, o excesso de prolactina e sua ação inibitória sobre hormônios sexuais femininos e masculinos pode levar à redução progressiva de massa óssea com risco de osteoporose e ganho de peso devido substituição de massa muscular por tecido adiposo. Quais são as causas de aumento da prolactina? Com o maior acesso da população a exames laboratoriais, solicitados muitas vezes em exames de rotina por especialistas médicos como ginecologistas e clínicos gerais, tem se descoberto cada vez mais pacientes portadores desta condição e muitos, inclusive, sem qualquer manifestação clínica. A principal causa em nosso meio de aumento de prolactina está relacionada a tumores de hipófise produtores deste hormônio, os chamados Prolactinomas. De acordo com o Estudo Brasileiro Multicêntrico sobre Hipeprolactinemia, 56,2% dos casos de aumento de prolactina eram devido a estes tumores, na grande maioria de pequenas dimensões (microprolactinomas, tumores com menos de 10 mm de diâmetro confirmados por exame de ressonância magnética ou tomografia computadorizada) e que raramente crescem a ponto de oferecer risco de se expandir sobre estruturas do sistema nervoso ao redor, embora existam casos de grandes lesões que podem levar a sintomas como dores de cabeça persistentes e progressivas e compressão de nervo óptico com perda de campo visual. A segunda principal causa de aumento de prolactina em nosso meio, respondendo por cerca de 14,6% dos casos, está relacionada ao uso de medicamentos que aumentam o nível deste hormônio, principalmente fármacos psicotrópicos como ansiolíticos e antidepressivos (fluoxetina, paroxetina, alprazolam, amitriptilina, etc), antipsicóticos/ neurolépticos (haloperidol, clorpromazina, risperidona, tioridazida, etc), anticonvulsivantes (fenitoína, ácido valpróico), além de alguns anti-hipertensivos, medicamentos para gastrite e refluxo gastroesofágico, estrógeno (dos anticoncepcionais e de reposição hormonal na menopausa), maconha, opióides, etc. Portanto, antes de se chegar a qualquer conclusão diagnóstica, devemos verificar se não é o uso destas medicações que poderia estar interferindo na análise destes resultados. Muitas vezes, inclusive, por conta do risco de suspensão do uso destes remédios e por não haver uma droga substituta ideal (por exemplo, em muitos pacientes com quadros psiquiátricos mais graves), o diagnóstico acaba sendo presumido e assume-se o risco de manter os níveis de prolactina elevados. Outras doenças podem provocar elevação da prolactina como no hipotireoidismo mal controlado e existem situações em que o hormônio está aumentado, porém de maneira assintomática ou minimamente sintomática, como em uma entidade clínica chamada de macroprolactinemia, onde as moléculas de prolactina “grudam” umas nas outras formando moléculas gigantes (polímeros), que nos ensaios laboratoriais dão diagnóstico falso-positivo de aumento de prolactina. Embora controverso, deve-se dosar a prolactina com o paciente em repouso de pelo menos 30 minutos e evitar coleta deste hormônio durante a fase de lactação, após ato sexual recente, noites mal dormidas, com piercing em mamilos, em vigência de episódios de dor de qualquer origem, etc, pois são outros fatores que podem elevar a prolactina sem configurar uma doença na glândula hipófise. Como tratar o aumento da prolactina? Nos casos relacionados a tumores de hipófise (Prolactinomas), o tratamento é com uso de medicamentos que tem a função de tanto baixar os níveis destes hormônios e tratar os sintomas, como de reduzir e tornar o tumor indetectável nos exames de imagem, que seriam os objetivos terapêuticos. A droga de escolha na grande maioria dos casos e disponível em nosso país é a Cabergolina, sendo a Bromocriptina uma medicação de segunda escolha, por ser menos eficaz e apresentar mais efeitos colaterais. Muito raramente a cirurgia será o tratamento de escolha, a grande maioria dos pacientes responderá muito bem ao uso do medicamento, mesmo nos casos de grandes tumores. Entretanto, como dissemos antes, é necessário afastar primeiro outras causas que possam elevar os níveis de prolactina, como uso de medicamentos que alterem seus níveis e de macroprolactinemia, por exemplo. É comum encontrarmos pacientes sendo tratados como Prolactinoma e a real causa não ser esta. Profissionais não habituados a tratar esta entidade descobrem através de exames de imagem pequenos nódulos de hipófise, completamente assintomáticos, de evolução benigna e que não produzem hormônios, e muitas vezes acabam por confundir este com um tumor produtor de prolactina, sem checar antes outras causas que poderiam elevar a taxa deste hormônio. Se possível, procuramos substituir a medicação que eleva a prolactina por outra sem este efeito. Portanto, prolactina aumentada no sangue deverá ser acompanhada por médico endocrinologista, pois este é o profissional mais qualificado para compreender as reais causas desta elevação e de oferecer o tratamento mais adequado. Gostou deste artigo? Clique aqui e cadastre-se para receber dicas de saúde e informações sobre endocrinologia!
