Doenças da Tireóide e Gestação
A gestação é um momento muito especial, mas também delicado, onde diversas situações clínicas que acometem a mãe podem refletir negativamente sobre o feto. Dentre estas doenças, destacamos as doenças da tireóide que dividimos em dois grupos principais: Hipotireoidismo e gestação A deficiência de hormônios tireoidianos maternos, se não adequadamente tratada, pode trazer graves repercussões a gestação e ao desenvolvimento do feto, com aumento na incidência de parto prematuro, baixo peso ao nascer, descolamento de placenta, sofrimento fetal durante o trabalho de parto, atraso no desenvolvimento intelectual do bebê e, em casos extremos, até graves quadros de retardo mental. O hipotireoidismo mal controlado relaciona-se também a maiores taxas de infertilidade materna e abortamento. É fundamental, portanto, que nas mulheres portadoras de hipotireoidismo que pretendam engravidar, a dose da levotiroxina (hormônio tireoidiano sintético utilizado para reposição) esteja acertada antes da concepção ou assim que o diagnóstico de gravidez for conhecido e jamais deve ser interrompida antes e durante a gestação! A principal causa materna de hipotireoidismo, disparada, é de origem autoimune, chamada de Tireoidite de Hashimoto, onde anticorpos anômalos produzidos pelo sistema imunológico “atacam” a tireóide e levam à sua falência. A maioria das mulheres que tem esta doença já a possuem previamente à gravidez. Entretanto, outro fator que deve ser levado em consideração é a deficiência de iodo na dieta, já que este elemento é essencial na síntese de hormônios tireoidianos. Estudos mostraram que é alta a frequência de baixos níveis de iodo em gestantes e isto também poderá aumentar o risco daquelas complicações já citadas, além de promover aumento significativo de volume da glândula tireóide materna, conhecido por bócio. É obrigatório que os polivitamínicos utilizados pelas gestantes contenham, no mínimo, 150 mcg de iodo, de acordo com recomendações da American Thyroid Association. Hipertireoidismo e gestação O outro grupo de doenças da tireóide que acometem a gestação está relacionado ao excesso de hormônios tireoidianos, também chamada de tireotoxicose. Duas são as principais causas: a Tireotoxicose Gestacional Transitória e a Doença de Graves. A Tireotoxicose Gestacional Transitória é uma situação relativamente frequente e, na maioria dos casos, não traz maiores repercussões materno-fetais e não deve ser tratada. É uma situação que ocorre principalmente no primeiro trimestre da gestação mediada pelo estímulo do hormônio Beta-HCG, produzido pela placenta, que estimula a tireóide materna a produzir mais hormônios e é considerado fisiológico na maioria dos casos. É mais comum em gestações múltiplas (gemelares) e pode vir acompanhado por quadro de vômitos excessivos. As alterações laboratoriais costumam ser discretas, muitas vezes apenas com redução nos níveis de TSH. Já o hipertireoidismo induzido por autoanticorpos que estimulam a tireóide a produzir hormônios em quantidades exageradas, chamada de Doença de Graves, é uma situação clínica mais rara, porém mais perigosa do que a anterior. Ela aumenta o risco nas grávidas de hipertensão gestacional com pré-eclâmpsia, eclampsia e insuficiência cardíaca, além de maior incidência de abortamento, parto prematuro, baixo crescimento do bebê, arritmias cardíacas fetais e no recém-nascido, descolamento de placenta, má-formações congênitas e óbito fetal. Nestes casos, o uso de medicamentos poderá ser indicado. Em resumo, doenças da tireóide podem levar a graves complicações materno-fetais se não adequadamente tratadas e seguidas em conjunto por obstetra e endocrinologista. Nenhuma destas situações, todavia, é impeditiva para a realização do sonho de ter um bebê, mas é necessário à gestante se cercar de todos os cuidados necessários. Gostou deste artigo? Clique aqui e cadastre-se para receber dicas de saúde e informações sobre endocrinologia!
Dietas para perda de peso: verdades e mitos

Se existe um assunto polêmico e que nunca acaba diz respeito às dietas para perda de peso. Como mais da metade da população brasileira está acima do peso e muitos já tentaram emagrecer de diversas maneiras e, na maior partes das vezes, sem sucesso ou apenas de maneira temporária, este tópico propicia o surgimentos de inúmeros “gurus do emagrecimento”, muitos sequer são especialistas no assunto e possuem um entendimento raso sobre a complexidade dos mecanismos que levam a pessoa a engordar e a não conseguir perder peso definitivamente, explorando de maneira leviana as angustias desta população. Antes de começar, gostaria de dizer que não há receita pronta de emagrecimento que seja válida para todos os pacientes. Quem se propõe a vender esta ideia, através de fórmulas e pacotes prontos para todos, pode até acertar em muitos casos mas vai falhar em inúmeros outros (repare e veja que os tais “gurus” só mostram os casos de sucesso, mas nunca os que deram errado, e eles existem!). Cada paciente é único e hoje as principais associações médicas buscam entender melhor a obesidade, classificar os diferentes padrões desta doença e propor variados esquemas de dietas para perda de peso. Alguns especialistas propõem a existência de dezenas de fenótipos diferentes para classificar o sobrepeso e obesidade (ex: hiperfágicos, comedores noturnos, compulsivos periódicos, responsivos a uma determinada medicação, etc) e isto ainda não é consensual. O excesso de peso é um assunto ainda pouco compreendido, não existe uma dieta “mágica” que vale para todos ou um único hormônio responsável por tudo. Só conhecemos ainda a “ponta do iceberg” e ainda há muito por ser descoberto. Então, nestes casos o que fazer? Entrar em desespero? Ou fazer como um professor meu dizia “na falta de um consenso, utilizemos o bom senso” e as informações que temos em mãos? O que é verdade entre as dietas para perda de peso? 1- Aumentar o consumo de fibras na dieta: O consumo de porções generosas de hortaliças como couve, alface, rúcula, verduras como pepino e tomate e moderadas de carboidratos integrais, além de auxiliar no bom funcionamento do intestino, aumentam o volume alimentar ingerido e a sensação de saciedade. O ideal é que cerca de metade do volume do prato seja composto por verduras e legumes. Cada refeição deve conter algum conteúdo de fibras. Pessoas que ingerem pouca quantidade destes alimentos tendem a compensar a falta de volume destes alimentos consumindo mais carboidratos simples, como arroz e massas não integrais, por exemplo. 2- Consumir proteínas no café-da-manhã: adicionar ao café-da-manhã carnes magras como peito de peru, atum, peito de frango, além de ovo cozido ou mexido, queijos com baixo teor de gordura, tofu, etc, aumentam a sensação de saciedade ao longo do dia e diminuem as chances de “beliscar” alimentos calóricos nos intervalos. É preciso, entretanto, saber dosar a quantidade destes alimentos também, não é à vontade. 3- Cortar frituras: este é um dos grandes vilões da dieta e facilmente conseguimos cortar estas fontes calóricas, consumindo alimentos grelhados, cozidos ou assados. As chamadas “fritadeiras elétricas” que não usam óleo são bem vindas também. Ao se preparar uma carne ou batata, por exemplo, em fritura por imersão, ou pior, fritos e empanados, a caloria dos alimentos pode dobrar ou até mesmo triplicar! Além disto, frituras são ricas em gorduras saturadas, que poderão aumentar a formação de placas de gordura na parede das artérias e, consequentemente, o risco de doenças cardiovasculares 4- Reduzir drasticamente o consumo de açúcares simples da dieta: Açúcares de qualquer espécie (refinado, mascavo, demeraro), balas, doces, refrigerantes e sucos artificiais, podem dificultar bastante o processo de perda de peso. São rapidamente absorvidos e induzem aumento exagerado dos níveis de insulina, que por sua vez promove aumento de peso e dificulta a quebra das reservas de gordura estocadas, além de serem “viciantes” para o paladar. Com o passar do tempo queremos consumir quantidades cada vez maiores destes alimentos e passamos a não conseguir mais ficar um único dia sem ingerí-los. Seu consumo não é proibido, mas deve ser bem esporádico. 5- Não abusar no álcool: Bebidas alcoólicas são alimentos bastante calóricos, de pobre valor nutricional e, em excesso, podem levar a doenças no fígado, pâncreas, estômago, etc. Cada lata de cerveja tem, aproximadamente a mesma caloria de um pão francês e é muito comum o consumo sem controle destas bebidas, principalmente em eventos sociais, podendo o consumo ultrapassar facilmente 1000 kcal em um único dia! 6- Preferir alimentos naturais aos industrializados: comida congelada, sucos prontos, snacks, biscoitos, entre outras guloseimas, de maneira geral, contém muito mais açúcares e gorduras para realçar o sabor e dar consistência diferenciada em comparação aos alimentos caseiros, além de também serem “viciantes”. Procure sempre preparar suas refeições ou, ao menos, opte por alimentos preparados de baixa caloria (light). Atenção ao rótulo dos alimentos! 7- Beber água em intervalos regulares: água não mata a fome, mas evitar a sensação de sede pode ajudar a diminuir o consumo de comida. Quando estamos com sede, podemos confundir esta sensação com fome e aumentar o consumo calórico acidentalmente. Procure beber de 6 a 8 copos de água por dia. 8- Consumir uma refeição “especial” na semana: Comer um prato de massa, um churrasco ou duas fatias de pizza em uma refeição de final de semana, por exemplo, não é pecado. Pelo contrário, sabendo consumir estes alimentos com moderação e nos “premiando” na hora certa, diminuímos o risco de cair na monotonia alimentar ou gerar situações de desconforto e isolamento em eventos sociais e familiares e isto, com o passar do tempo, é um dos maiores responsáveis pelo abandono do tratamento. Ao adotarmos dietas muito restritivas por longos períodos, parece não haver muito benefício na perda de peso a médio e longo prazo, o metabolismo parece se adaptar e este tipo de padrão de ingesta calórica e passa a “economizar” mais energia com o tempo. Fornecer um pouco mais de calorias em refeições ocasionais pode ser uma maneira de driblar este efeito e “acelerar” novamente o gasto energético.
Transtorno Compulsivo Alimentar Periódico (TCAP) – entenda o drama

A obesidade é provocada, em linhas gerais, por um desequilíbrio entre ingesta calórica e gasto energético. Do lado da balança em que predomina a ingesta calórica excessiva há vários padrões alimentares incorretos, mas alguns se destacam pela relação muito estreita com distúrbios psicológicos, dentre eles encontra-se o Transtorno Compulsivo Alimentar Periódico (TCAP), uma entidade vivida de forma dramática por muitos pacientes que se encontram acima do peso, mas frequentemente negligenciada durante seu tratamento. E o que é o TCAP? O TCAP é classificado como um Transtorno Alimentar, juntamente com outras doenças psiquiátricas ligadas a este tópico, como a Bulimia Nervosa, a Anorexia Nervosa e outros transtornos alimentares sem classificação. É um distúrbio em que o indivíduo ingere de maneira rápida e incontrolável uma grande quantidade de alimento em um curto período de tempo e, logo após o episódio, sente culpa e/ou repulsa por si próprio. Não há, entretanto, em comparação a Bulimia Nervosa, hábitos purgativos como tentativa de induzir vômito ou uso de laxantes. A quantidade de alimento ingerida costuma ser muito maior do que a consumida normalmente por outras pessoas e isto desperta um sentimento de vergonha no portador da doença, o que faz com que este hábito seja solitário na maioria dos casos, longe da vista dos seus pares. O constrangimento também pode impedir que o paciente relate estes episódios compulsivos ao médico, tornando seu diagnóstico e tratamento ainda mais difícil. De acordo com a 4ª edição do DSM – IV (Diagnostic and Statistical Manual of Mental Disorders – TR) os critérios para o diagnóstico de TCAP são: A – Episódios recorrentes de compulsão alimentar periódica (excesso alimentar e perda de controle) B – Comportamentos associados à compulsão alimentar (pelo menos 3): 1- Comer rapidamente 2- Comer até sentir-se cheio 3- Comer grandes quantidades de comida mesmo sem estar faminto 4- Comer sozinho por embaraço pela grande quantidade de comida 5- Sentir repulsa por si mesmo, depressão ou demasiada culpa após a compulsão C – Acentuada angústia pela compulsão alimentar D – Frequência de duração da compulsão alimentar: média de 2 dias por semana por 6 meses E – Não se utiliza de métodos compensatórios inadequados (ex: purgação) Estima-se que no Brasil cerca de 6,5% dos homens e 5,5% das mulheres que apresentam sobrepeso ou obesidade tenham critérios para TCAP. Quanto mais acima do peso o indivíduo, maior será a frequência de TCAP e é mais comum que este grupo de pacientes sofram de outros transtornos psiquiátricos como depressão, ansiedade, síndrome do pânico, tenham traços de personalidade impulsiva, baixa autoestima, entre outros, em comparação a outros indivíduos obesos. Além disto, é mais comum que seus horários alimentares sejam caóticos, que já tenham se submetido a diversos tipos de tratamentos dietéticos, incluindo dietas “da moda” e alguns métodos radicais, refletindo uma tendência de pensamento de “ou tudo ou nada”, ou seja, não conseguem ter uma atitude de moderação com relação ao hábito alimentar. Como abordar o indivíduo com TCAP? O tratamento do TCAP não deve centrar-se apenas na figura do médico endocrinologista, ele deve ser multidisciplinar com acompanhamento obrigatório do psicólogo, nutricionista e médico psiquiatra. Cabe ao nutricionista verificar a distribuição dos horários da dieta, a composição da mesma, quais os horários mais frequentes dos episódios compulsivos, que tipo de alimento serve para disparar estas crises e quais auxiliarão a aumentar a sensação de saciedade, com que velocidade o indivíduo come, como é a mastigação, verificar o diário alimentar do paciente, suas preferências alimentares, etc. O psicólogo, na maioria das vezes, optará por uma linha de tratamento conhecida por terapia cognitivo comportamental, onde abordará quais os “gatilhos” emocionais para estes episódios, como ele se sente em relação ao comer compulsivo, verificar a concomitância de outros distúrbios psicológicos associados e que possam estar favorecendo a recorrência da compulsão alimentar e propor técnicas para melhora do autocontrole do indivíduo. O médico endocrinologista, em conjunto com o psiquiatra, abordará o tratamento medicamentoso, que costuma resultar em ótimo benefício para este grupo de pacientes, além de verificar a concomitância de outras doenças que podem surgir em um indivíduo com excesso de peso e que podem levar a piora do aumento do apetite, como o diabetes, por exemplo. Acima de tudo, o paciente precisa ser colaborativo e confiar na equipe que está acompanhando seu caso, relatar em detalhes seus hábitos alimentares e como se sente diante deles é a chave para o sucesso terapêutico, por mais difícil (e constrangedor) que isto inicialmente possa ser. Desta forma, o diagnóstico do TCAP, quando ele existir, poderá ser feito de maneira acertada e o tratamento melhor direcionado. Gostou deste artigo? Clique aqui e cadastre-se para receber dicas de saúde e informações sobre endocrinologia!
Corticoides: muito cuidado ao usar!

Os corticoides são medicamentos bastante populares em nosso meio e, muito provavelmente, em algum momento da vida você já deve ter usado. Eles são derivados sintéticos dos corticosteróides, hormônios produzidos por nosso organismo e são usados principalmente como potentes anti-inflamatórios e imunossupressores. Corticoides auxiliam no tratamento de uma série de doenças, como Asma, Artrite Reumatóide, Lupus, Púrpuras, Meningites, infecções generalizadas (Sepse), são indicados em pacientes transplantados, como adjuvante de quimioterápicos no tratamento de câncer, entre muitas e muitas outras funções. Sem dúvida nenhuma a história da medicina não seria a mesma sem o uso dos corticoides, eles já salvaram muitas vidas e amenizaram a dor e o desconforto de muitas pessoas, porém… Os corticoides em doses excessivas podem fazer mal à saúde! Corticoides estão presentes em diversas apresentações, como em pomadas, cremes, cápsulas e aerossóis inalatórios, sprays nasais, comprimidos, xaropes e injeções. Conhecemos eles por diversos nomes: Prednisona, Dexametasona, Betametasona, Hidrocortisona, Prednisolona, Triancinolona, Deflazacort, Mometasona, Beclometasona, Budesonida, etc. Como são relativamente baratos, facilmente encontrados e muito eficazes em melhorar os sintomas de diversas doenças, são muitas vezes utilizados de forma indiscriminada tanto por pacientes como por muitos médicos. É muito frequente vermos pessoas usando corticoides para tratar simples quadros de resfriados, dores articulares ou pequenas lesões de pele que poderiam ser controladas de formas menos agressivas ao organismo. Se usados por um período muito curto e em uma dosagem baixa, provavelmente não haverá maiores prejuízos, o problema é que, o que observamos é o uso repetitivo e prolongado em qualquer situação clínica, sem nenhuma preocupação. E não são poucos os efeitos colaterais do uso indiscriminado de corticoides. Eles podem provocar a Síndrome de Cushing, situação clínica potencialmente grave induzida pelo excesso de corticoides, neste caso secundário ao uso de medicamentos contendo este derivado hormonal. Os principais sinais e sintomas são: – Aumento nas taxas de açúcar no sangue e descompensação do diabetes – Elevação da pressão arterial – Piora do perfil do colesterol e triglicérides – Maior risco de contrair infecções oportunistas, como candidíase, infecções bacterianas e virais graves – Ganho de peso excessivo – Osteoporose – Aumento de pelos em mulheres, oleosidade da pele e acne – Fraqueza muscular – Hematomas e estrias violáceas – Gastrites e úlceras no estômago e duodeno – Aumento de gordura no fígado – Restrição de crescimento e puberdade precoce em crianças – Irregularidade menstrual e infertilidade – Catarata subcapsular – Alterações neurológicas e comportamentais, como insônia, quadros depressivos e psicose Outro problema relacionado ao uso de corticoides está ligado a sua interrupção abrupta após uso em altas dosagens e por longos períodos, como observamos em casos mais graves de asma, doenças reumáticas e em pacientes internados. Nestas situações específicas, a retirada do corticoide deve ser feita de maneira gradual, pois há o risco do paciente apresentar quadro grave de insuficiência adrenal se a parada for feita repentinamente. A insuficiência adrenal é uma situação clínica provocada pela falta de corticoides produzidos pelas glândulas suprarrenais, pois o uso de altas dosagens de corticoides sintéticos pode inibir a função destas glândulas por um certo período e provocar sintomas como hipoglicemias, tonturas, náuseas, vômitos, queda de pressão que podem ser graves e levar a um quadro choque. E caso realmente seja necessário o uso de corticoides, há alguma maneira de amenizar os sinais e sintomas? Como dissemos antes, corticoides são muito úteis em medicina, mas são como uma faca de dois gumes. O limite entre a dose terapêutica e a tóxica nem sempre é claro, mas existem algumas medidas que podem diminuir o risco de efeitos colaterais como a escolha de corticoides de ação local, como inalatórios, para prevenção de quadros asmáticos mais graves, por exemplo. Esta medida é muito mais segura ao paciente do que permitir que o quadro piore e sejam necessárias frequentes passagens em pronto-socorro para uso de corticoides injetáveis na urgência e posterior continuidade do tratamento com alguma formulação oral, por uma ou mais semanas, para estabilização da doença. Em alguns casos, nem sempre formulações de ação local, como as inalatórias, sprays e cremes irão controlar o quadro clínico em questão e será mesmo necessário indicar o uso de corticoides mais potentes e de ação sistêmica. Nestas situações, é importante que o paciente também passe a acompanhar em conjunto com o endocrinologista para monitorar e tratar as possíveis complicações que possam vir a ocorrer. Algumas formulações orais mais recentes e com menos efeitos colaterais, como o Deflazacort, por exemplo, podem ser utilizadas em alguns casos, mas ainda assim devem ser prescritas com cuidado. Corticoides orais e injetáveis, como acabamos de ver, são mais potentes e também podem provocar muito mais efeitos colaterais em todo organismo comparado às outras formulações. Obviamente isto não significa que uso de corticoides de efeito local são de uso livre, mesmo estes, se utilizados repetitivamente e por um longo período, podem trazer sérios danos à saúde. Mesmo sendo considerados de efeito local, algum efeito sistêmico acaba acontecendo com o passar do tempo. Nunca se automedique! E, infelizmente, um último aviso, para que os pacientes observem também a conduta de seus médicos, principalmente daqueles que para qualquer dor ou tosse tem uma receita pronta de comprimido ou xarope a base de corticoide. Questione seu médico se o uso é realmente necessário, se há outra opção de tratamento e, se a resposta do seu médico não for satisfatória e você ainda tiver dúvidas, peça uma segunda opinião. Corticoides são muito importantes, mas não podem ser consumidos que nem água, devem ser utilizados com racionalidade e cautela! Gostou deste artigo? Clique aqui e cadastre-se para receber dicas de saúde e informações sobre endocrinologia!
Densitometria Óssea – por que é tão importante?
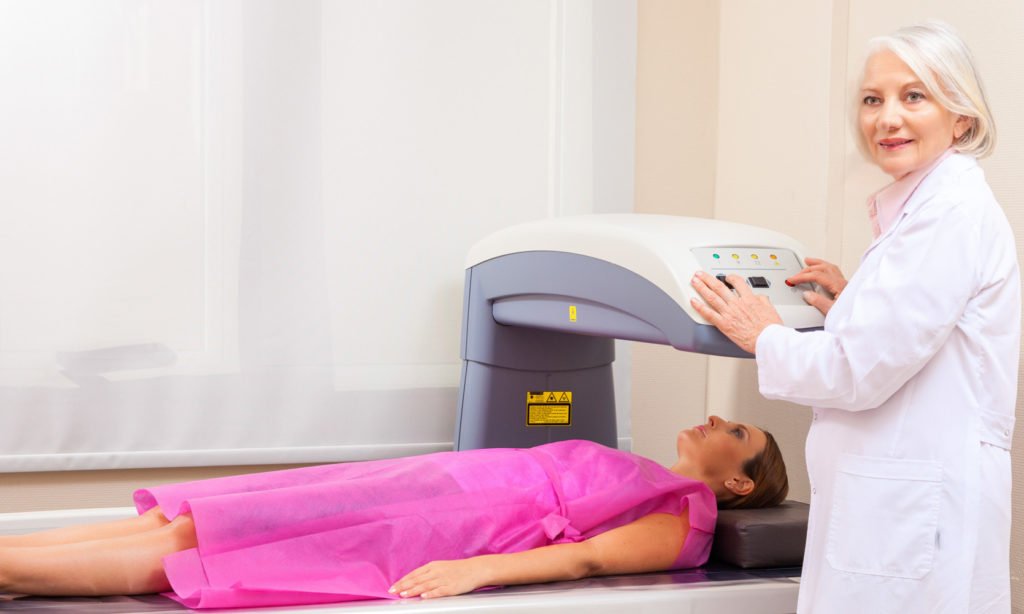
O exame de Densitometria Óssea é essencial para avaliação do metabolismo ósseo. Através deste exame, podemos determinar como vai a saúde do esqueleto, se estamos ganhando ou perdendo massa óssea, e isto é fundamental para o acompanhamento de doenças como a osteoporose e de pacientes com maior risco de desenvolver este problema de saúde, que pode se tornar muito grave e incapacitante por conta de suas consequentes fraturas. Como o nome sugere, este exame quantifica a densidade óssea ou a quantidade de osso medida em uma determinada área do esqueleto. Quanto menor a densidade, mais frágil se torna o osso e mais suscetível ele se torna a fraturas. No caso da osteoporose, mais poroso ele fica, ou para facilitar nosso entendimento, acaba como um pedaço de madeira “comido” por cupins! Como é feito o exame de Densitometria Óssea? Trata-se de um exame de imagem realizado através de um aparelho de densitometria, que irá medir a densidade óssea de 4 locais diferentes do esqueleto: coluna lombar, fêmur proximal (parte do fêmur que integra o quadril), rádio (osso do antebraço – mede a densidade de uma região próxima ao punho) e também pode ser feita a medida do corpo inteiro, no caso de investigação de doenças osteometabólicas em crianças. Mais comumente é feita apenas a análise da coluna lombar e do fêmur proximal. Existem outros tipos de aparelhos que medem densidade óssea de outros locais, como calcanhar, por exemplo, que por serem menos utilizados não serão aqui descritos. Da mesma forma, os equipamentos de Densitometria Óssea poderão avaliar outros parâmetros, como composição corporal de massa gorda, massa magra, etc, que escreverei sobre este assunto em outro artigo em breve. O paciente permanece deitado, como na foto acima, ou com o braço apoiado sobre a maca do equipamento (para medida de densidade do rádio) e as imagens são adquiridas através de uma técnica chamada DXA (absorciometria por dupla emissão de raios X). É um exame rápido, indolor e, o mais importante, seguro, pois utiliza uma quantidade muito baixa de radiação, de tal forma que não é necessário uso de vestimentas de proteção contra radiação. Para quem está indicado o exame de Densitometria Óssea? As principais indicações para solicitação do exame de densitometria óssea são: – Mulheres com idade ≥ 65 anos – Homens com idade ≥ 70 anos – Mulheres acima dos 40 anos, na transição menopausal e homens acima dos 50 anos, que possuam algum fator de risco para evoluir com osteoporose, tais como os portadores de: Doenças endocrinológicas como: hipertireoidismo, diabetes, deficiência de hormônios masculinos ou femininos não tratados (hipogonadismo), portadores de Doença de Cushing (produção excessiva de cortisol), deficiência de hormônio de crescimento (GH), excesso de hormônio das paratireóides ou PTH (hiperparatireoidismo). Insuficiência renal e do fígado (cirrose) Doenças ou situações gastrintestinais que levem a redução na absorção de cálcio e vitamina D, tais como: Doença de Crohn, Doença Celíaca (intolerância grave ao glúten), pós-operatório de algumas modalidades de cirurgia bariátrica (neste caso, inicia-se o acompanhamento com densitometria a partir do segundo ano após a cirurgia, independentemente da idade). Doenças reumáticas como artrite reumatoide, lúpus e espondilite anquilosante Tabagismo Alcoolismo Histórico pessoal de fraturas de baixo impacto Histórico de osteoporose de surgimento precoce ou fraturas de baixo impacto em familiares de primeiro grau. Uso de medicamentos que aumentem o risco de osteoporose, como corticoides, fenitoína, fenobarbital, usuários de alta dosagem de hormônios tireoidianos (ex: em alguns pacientes em seguimento de câncer de tireóide), etc. Outras doenças e situações: Anorexia, imobilização prolongada (ex: pacientes sequelados por doenças neurológicas e acamados), AIDS, pacientes transplantados, câncer com metástases ósseas, Doença Pulmonar Obstrutiva Crônica (DPOC – “enfisema”), Mieloma Múltiplo, pacientes muito magros (peso < 50 kg), etc. – Acompanhamento de pacientes em tratamento medicamentoso para osteoporose e osteopenia (perda de massa óssea menos acentuada e que antecede a osteoporose), com a finalidade de monitorar a eficácia da terapia proposta. – Mulheres que interromperam terapia de reposição com hormônios femininos após a menopausa. Para pacientes que tem indicação de realizar Densitometria Óssea, o seguimento através deste exame deve ser feito anualmente, ou em intervalos mais curtos em casos excepcionais. Como interpretar o exame de Densitometria Óssea O exame de Densitometria Óssea utiliza 3 parâmetros de medidas: T-Score (compara a densidade óssea do paciente com a média da população adulta jovem), Z-Score (compara a densidade óssea do paciente com a média de sua própria faixa etária) e Densidade Mineral Óssea (DMO – em gramas por cm²). O parâmetro mais utilizado é o T-Score, que adotamos para mulheres acima dos 40 anos de idade e homens acima dos 50 anos de idade, e pode ser interpretado da seguinte maneira: – Exame normal: T-Score entre +1 e -1 desvio-padrão (DP) – Osteopenia: T-Score entre -1 e -2,5 DP – Osteoporose: T-Score abaixo de -2,5 DP Já para avaliarmos a evolução da densidade óssea ao longo dos anos, utilizamos a medida de Densidade Mineral Óssea (DMO), para sabermos se estamos ganhando ou perdendo massa óssea, entretanto é importante o paciente saber que, para obtermos esta comparação… O exame de Densitometria Óssea deverá ser sempre feito no mesmo equipamento!!! E, preferencialmente, pelo mesmo técnico em densitometria. Isto porque, cada equipamento de cada serviço que realiza este exame apresenta diferenças de calibragem para aquisição das imagens. É como se pesar em várias balanças seguidas, cada uma com calibragens distintas e que, muito provavelmente, irão informar diferentes medidas de peso, com pequenas variações. Porém, no caso da densitometria, estas mínimas diferenças podem interferir em muito na análise comparativa entre os exames. Nestas situações, o médico acaba sem saber com exatidão se um paciente está respondendo bem ou não a um determinado tipo de tratamento, ao comparar exames de equipamentos diferentes, por exemplo. Entretanto, em alguns casos, é necessário mudar o serviço onde se realiza o exame, principalmente se a qualidade do exame feito for inadequada (ex: mau posicionamento do paciente na maca, erros grosseiros de interpretação, etc) e, nestas ocasiões, é preferível iniciar um novo seguimento em um serviço qualificado para
O que é hemoglobina glicada?
Você sabe o que é o exame de hemoglobina glicada? Se você é diabético ou convive com um portador de diabetes, provavelmente já deve ter ouvido muito o médico falar sobre este exame. Ele é simplesmente fundamental para o controle do diabetes, saber se a doença está compensada ou não, embora não seja o único parâmetro. Geralmente os pacientes prestam mais atenção somente no valor da glicemia de jejum, mas sem o exame de hemoglobina glicada (também chamada de hemoglobina glicosilada ou HbA1c), fica muito difícil para o médico saber se o controle do diabetes está dentro da meta ou não. Por que o exame de hemoglobina glicada é tão importante para os diabéticos? Para entender a importância da hemoglobina glicada, é necessário ter uma noção básica do que mede este exame. Dentro dos glóbulos vermelhos ou hemácias, existe uma proteína chamada de hemoglobina, que é responsável por carregar o oxigênio dos pulmões para os órgãos e tecidos através da circulação. Mas não é apenas o oxigênio que pode “viajar” pela corrente sanguínea de “carona” na hemoglobina. A glicose também pode se ligar a hemoglobina, porém de maneira irreversível, ao contrário do oxigênio, que se liga temporariamente à hemoglobina e logo é liberado nos tecidos. Como o glóbulo vermelho circula por um período de cerca de 3 meses antes de ser removido da circulação e degradado, caso uma molécula de glicose se ligue à hemoglobina que está em seu interior, a mesma permanecerá “grudada” até o fim da vida do mesmo. Em termos médicos, isto significa que a hemoglobina agora está glicada. O exame mede o percentual de glicose que está ligada à hemoglobina, como veremos adiante os valores de referência. O que importa saber é que, na prática, a hemoglobina glicada mede como anda o controle do diabetes nos últimos 3 meses, que é aproximadamente o período de vida útil médio dos glóbulos vermelhos. Enquanto a glicemia de jejum pode ser entendida como uma “fotografia” de como estava a glicemia na manhã do dia da coleta de exame de sangue, a hemoglobina glicada seria uma espécie de “filmagem” de longa duração do diabetes, o que a torna uma medida mais fidedigna de como estava o controle glicêmico em um período maior. Por exemplo, há pacientes que apresentam glicemia em jejum controlada (entre 80 e 120 mg/dl), mas a hemoglobina glicada está alta. O que isto quer dizer? Pode ser que o período do dia em que o diabetes esteja mal controlado seja após as refeições ou no final do dia e a glicemia de jejum, por ser a medida de um único horário, traz a falsa impressão de um bom controle. Outra possibilidade são pacientes que fazem irregularmente o tratamento do diabetes e, ao se aproximar do dia da consulta, passam a cuidar mais do diabetes para mostrar um exame de glicemia de jejum melhor para o seu médico e não levar aquela bronca! Porém, como a hemoglobina glicada traz a média do controle glicêmico dos últimos 2 a 3 meses principalmente, ela vai “entregar” que o paciente só melhorou nos últimos dias. Por conta disto, não faz sentido solicitar hemoglobina glicada em intervalos muito curtos como de semanas, pois não é esperado que haja variações significativas em seus valores em tão pouco tempo. Como interpretar os valores de hemoglobina glicada? A meta de controle de hemoglobina glicada para um paciente diabético, de acordo com a Sociedade Brasileira de Diabetes (SBD) situa-se abaixo de 7%. Algumas associações médicas adotam o valor abaixo de 6,5%. Em idosos e crianças, há uma margem de tolerância maior, com valores sugeridos abaixo de 7,5% ou 8%, pois estas populações podem não tolerar muito bem os efeitos da hipoglicemia, que é a queda na taxa dos níveis de glicose abaixo de 70 mg/dl e uma consequência comum na tentativa de se obter controles glicêmicos mais rigorosos. Valores acima de 9% são considerados muito elevados e podem indicar necessidade de um tratamento mais intensivo, como uso de insulina, por exemplo. Além do seu papel no monitoramento do diabetes, a hemoglobina glicada vem sendo adotada nos últimos anos também como parâmetro diagnóstico para diabetes e “pré-diabetes”, juntamente com a glicemia de jejum e a glicemia medida 2 horas após teste de sobrecarga oral com 75g de glicose, cujos valores são: – Normal: ≤ 5,6% – Risco aumentado para evoluir com diabetes (“pré-diabetes”): entre 5,7% e 6,4% – Sugestivo de diabetes: ≥ 6,5% Importante destacar que a hemoglobina glicada não é um exame perfeito. Por exemplo, alguns pacientes apresentam excessiva variação nas taxas de açúcar ao longo de um dia, em determinados momentos apresentam picos acima de 200 ou 250 mg/dl e em outros alternam com episódios de hipoglicemias, com valores de 40 ou 50 mg/dl. Como a hemoglobina glicada apenas fornece uma média do período, entre picos e quedas nos valores de glicose, a média pode resultar em um valor aparentemente ideal, mas longe de ser o adequado para um diabético. O ideal é que o paciente apresente uma hemoglobina glicada controlada e com valores de glicemia controladas dentro de uma faixa mais estreita. Existem outros fatores que podem interferir na análise da hemoglobina glicada e traduzir em valores falsamente elevados ou diminuídos, destacando-se: quadros de anemia, insuficiência renal, doenças relacionadas a hemoglobina (anemia falciforme, talassemias), hemorragias, aumento no nível de triglicérides, alcoolismo, uso crônico de ácido acetilsalicílico, etc. Nestes casos, outros parâmetros devem ser adotados pelo médico que acompanha o caso. Em resumo, todo o paciente diabético deve saber da importância do valor da hemoglobina glicada e, se possível, deve ter em mente ou anotado seu último valor para auxiliar o médico se o tratamento está ou não no caminho certo. Caso seja diabético ou mesmo apresente excesso de peso com histórico familiar de diabetes e nunca tenha feito este exame, solicite ao seu médico, pois poderá ser muito útil! Gostou deste artigo? Clique aqui e cadastre-se para receber dicas de saúde e informações sobre endocrinologia!
Liraglutida: uma nova opção em tratamento para obesidade
Prevista para ser lançada até o final do mês de agosto/2020,02 Liraglutida, cujo nome comercial será Saxenda®, vem com a promessa de ser um importante aliado no combate à obesidade, principalmente depois da proibição por parte da Anvisa (Agência Nacional de Vigilância Sanitária) do uso de uma série de medicamentos para tratamento da obesidade e pela demora na regulamentação e liberação de novos fármacos já utilizados em outros países. Polêmicas à parte se estas foram às melhores decisões, isto acabou por limitar em muito as possibilidades terapêuticas no Brasil. Na realidade a Liraglutida não é nenhuma novidade por aqui. Ela atualmente é vendida com o nome comercial de Victoza® e foi lançada inicialmente para o tratamento de Diabetes Tipo II há cerca de 4 anos. Entretanto, estudos posteriores demostraram que a medicação também é eficaz no auxílio à perda de peso, inclusive em não-diabéticos. Liraglutide é um análogo de um hormônio intestinal chamado GLP-1, cujos efeitos sobre o controle de peso são: ação direta sobre área do cérebro chamada de hipotálamo, que regula a fome e a termogênese, além de promover retardo no esvaziamento do estômago e intestino, levando a uma sensação de saciedade mais prolongada. E qual a diferença entre a Liraglutida do Saxenda® para do Victoza®? Nenhuma, exceto a dosagem apresentada. Ambas são administradas por via subcutânea através de uma caneta e agulha uma vez ao dia. A diferença é que, enquanto a caneta do Victoza® tem três ajustes de doses para aplicações (0,6, 1,2 e 1,8 mg), a do Saxenda terá ajuste para mais duas maiores (2,4 e 3,0 mg). Isto porque, foi demonstrado melhores resultados quanto a perda de peso em doses superiores as utilizadas por diabéticos. É possível, entretanto, aplicar duas vezes o Victoza® para administrar miligramagem adicional (1,8 + 1,2 mg), porém há o inconveniente da aplicação de duas injeções. Quando o Saxenda® for lançado, será possível aplicar esta dose em uma única injeção. Quanto esperar de perda de peso com o uso da Liraglutida? De acordo com estudos populacionais conduzidas pelo laboratório responsável, ao longo de 56 semanas (aproximadamente 1 ano), a perda de peso média no grupo que utilizou Liraglutida em dose máxima foi de cerca de 9% do peso inicial, em comparação ao grupo placebo, que perdeu cerca de 3%, o que foi estatisticamente significativo. Importante ressaltar que, em ambos os grupos, foi proposto um programa nutricional e de atividades físicas. Por exemplo, para um paciente com cerca de 90 kg ao início do tratamento, é esperado uma perda de peso média de 8,1 kg em um ano. Este é um valor médio e, devemos considerar que muitos pacientes já tentaram perder peso de diversas formas, porém sem sucesso, e outros provavelmente perderão ainda mais do que a média. Conforme os estudos demonstraram, 1 em cada 3 pacientes perdeu mais de 10% do peso neste período (mais do que a média, portanto), 3 em cada 5 pacientes eliminou mais de 5% do peso e cerca de 90% dos pacientes obtiveram alguma diminuição de peso. Após um ano de tratamento, os pacientes continuaram a perder peso, em média mais 6,2% do peso inicial, além daquele peso que já haviam emagrecido no primeiro ano de tratamento, o que representa uma redução média de peso de 15% ao longo de todo este período. Sem dúvida, um resultado a ser considerado. Quais os principais efeitos colaterais da Liraglutida? O principal efeito colateral da Liraglutida são náuseas ou enjoos, em média 1 em cada 4 pacientes terá este efeito adverso que, geralmente é minimizado pelo uso de medicações para náuseas e através do aumento gradual da dose (não se recomenda iniciar o uso com dose máxima logo de início). Outros efeitos colaterais comuns são diarreia, obstipação intestinal (“prisão de ventre”), dor de cabeça, estufamento e dor abdominal leve, que predominam no início do tratamento e tendem a desaparecer após algumas semanas ou meses de uso. O efeito colateral mais temido é a pancreatite, que é uma inflamação grave no Pâncreas, com risco de infecção, hemorragia e necrose do órgão, podendo levar a óbito se não diagnosticada e tratada rapidamente. Entretanto, este efeito colateral é muito raro. Orientamos os pacientes que usam esta medicação a procurar um médico caso apresente quadro de dor intensa na parte superior do abdômen e vômitos. Um inconveniente com relação ao uso da Liraglutida é o fato da medicação ser injetável, o que gera um certo receio de dor entre os pacientes. Porém, com o uso de agulhas ultrafinas de comprimento entre 4 a 6 mm, o desconforto da picada é mínimo e bem tolerado. Liraglutida pode ser dado a pacientes hipertensos ou que usam medicações psiquiátricas controladas? Em princípio, não há restrições ao seu uso nestes grupos de pacientes. Inclusive, esta é uma vantagem da medicação, pois algumas das medicações utilizadas para o tratamento da obesidade tem ação sobre neurotransmissores no Sistema Nervoso Central e podem levar a piora de certas doenças psiquiátricas, além de poderem promover aumento da frequência cardíaca e da pressão arterial. Será, sem dúvida, uma opção interessante para estes grupo de pacientes que apresentam restrições ao uso das medicações mais comuns para obesidade. Liraglutida parece bastante promissora, mas não será para todos… Talvez o fator mais importante que irá limitar o uso da Liraglutida deverá ser o preço. Não há valor definido ainda pelo laboratório, mas tomando por base o preço do Victoza®, cujo preço atual é de aproximadamente R$ 400,00 por mês em sua dose máxima de 1,8 mg ao dia, é esperado que o custo na dose de 3,0 mg ao dia, considerada ideal para o tratamento de obesidade, ficará ainda mais elevado. Certamente neste início, somente uma minoria dos pacientes com excesso de peso poderá ter acesso ao produto. Para finalizar, nunca é demais ressaltar que qualquer abordagem para excesso de peso deverá priorizar, antes de mais nada, um programa de mudança de estilo de vida que aborde reeducação alimentar e prática de atividades físicas. Não existe milagre! A medicação será complementar a
“Pâncreas Artificial": O futuro do tratamento do Diabetes Tipo 1?

O Diabetes Tipo 1 é uma doença de difícil manejo, tanto para seus portadores quanto familiares e qualquer novidade terapêutica nesta área é sempre aguardada com muita expectativa, e aí se inclui o lançamento do “Pâncreas Artificial” ou sistema de infusão em alça fechada, que foi um dos grandes destaques do congresso da American Diabetes Association (ADA) deste ano. Para quem desconhece a doença, o Diabetes Tipo 1 é uma situação clínica na qual há uma deficiência total na produção de insulina, hormônio responsável por facilitar a entrada de glicose nas células, induzida pela formação de anticorpos que “confundem” as células pancreáticas produtoras de insulina com um corpo estranho ao organismo. As células são destruídas por estes auto-anticorpos, levando ao esgotamento completo nos níveis de insulina. A doença acomete principalmente crianças, adolescentes e adultos jovens que necessitam desde o início de reposição de insulina através de múltiplas injeções. Mesmo com os últimos avanços nesta área, através do surgimento de novos tipos de insulina, sistemas de bomba de infusão contínua de insulina, novos aparelhos de monitorização glicêmica, entre outros, o tratamento do Diabetes Tipo 1 permanece bastante complexo e apenas uma minoria dos pacientes estão compensados. Eles ainda sofrem muito com a variação glicêmica excessiva, em determinado momento do dia apresentam picos glicêmicos que podem levar a complicações do diabetes e em outros surgem episódios assustadores de hipoglicemia, isso mesmo após diversas tentativas de ajuste nas dosagens de insulina, na rotina alimentar e de exercícios físicos. Enquanto propostas de tratamento anteriormente promissoras, como transplante de células-tronco pancreáticas e neutralização dos auto-anticorpos, evoluem em um ritmo muito lento antes de serem aprovados para uso público por conta da altíssima complexidade de desenvolvimento desta técnica, uma nova modalidade terapêutica vem ganhando destaque com perspectiva realista de acesso aos pacientes em um futuro breve: o “Pâncreas Artificial”. Como funcionará o “Pâncreas Artificial”? Trata-se de um sistema que combina duas bombas de infusão contínua subcutânea, uma de insulina, para não permitir aumento nos níveis de glicose e outra de glucagon, outro hormônio que é responsável por estimular órgãos como o fígado a produzir e liberar glicose na corrente sanguínea, caso haja queda dos níveis de açúcar no sangue e risco de hipoglicemia. Coordenando estas duas bombas, há um sensor de glicose colocado sobre o abdômen do paciente que, através de uma pequena agulha, atravessa a pele e passa a medir continuamente as taxas glicêmicas do líquido subcutâneo (ou intersticial), e transmite estes valores a um monitor de glicose. Este, por sua vez, atua como o “cérebro” deste sistema, programado com inúmeros algoritmos que determinarão a dose necessária de infusão de insulina ou de glucagon, a depender dos níveis de glicose. Não há interferência externa do paciente e do médico com relação as doses aplicadas. Impressionante não? Dois aparelhos são os principais candidatos a “Pâncreas Artificial”: O iLet, desenvolvido em parceria entre o laboratório Beta Bionics e o engenheiro professor da Boston University, Edward R. Damiano (cujo filho David, portador de Diabetes Tipo 1, motivou suas pesquisas). O outro é o sistema 670G MiniMed da Medtronic, que neste momento é testado apenas como um sistema de única bomba de insulina auto ajustável, sem a associação da bomba de glucagon. De acordo com o UK National Institute for Health Research, a perspectiv de lançamento ao público do “Pâncreas Artificial” é até 2018, embora alguns pesquisadores se mostrem mais céticos quanto a esta data. O que falta para o “Pâncreas Artificial” ser lançado? Apesar das pesquisas estarem relativamente bem avançadas, ainda há problemas a serem sanados antes do lançamento. O primeiro diz respeito ao glucagon, cuja molécula é instável e necessitaria de substituição no reservatório da bomba a cada 24 horas e, ao contrário da insulina, desconhece-se os efeitos da infusão contínua do glucagon sobre o tecido subcutâneo em longo prazo. Outra questão diz respeito a calibragem e segurança do sistema de leitura de glicose contínua, que não pode apresentar falhas, sob o risco de transmitir ao “cérebro” do aparelho um valor errado de glicose e, por consequência, infundir uma dose mal calculada de insulina ou glucagon, podendo gerar consequências desastrosas. O tipo de insulina a ser colocado no dispositivo ainda permanece em debate, pois as insulinas disponíveis hoje no mercado para colocação nas bombas de insulina tradicionais, de ação ultra-rápida (ex: lispro, asparte e glulisina), ainda apresentam um atraso no início de seu efeito de cerca de 30 minutos e seus efeitos podem durar até 3 a 5 horas. Esta demora no efeito pode oferecer riscos para hipoglicemia, como após prática de exercícios físicos intensos. A associação da bomba de glucagon poderia oferecer uma proteção para tal, mas ainda são necessários mais estudos. Existe também a preocupação com a segurança do aparelho em relação a possíveis ataques cibernéticos, como hoje ocorre em computadores e celulares e é necessário o desenvolvimento de softwares de proteção. A miniaturização do equipamento é outro ponto a ser revisto. Com tanta tecnologia e investimento aplicado, é esperado que o custo inicial seja algo impeditivo para a maioria dos pacientes e há muita discussão sobre se as seguradoras de saúde e os governos deveriam ou não arcar com estes valores. Embora existam todos estes questionamentos, estudos internos com duração de até 3 meses mostraram-se bastante promissores, com significativa diminuição na variabilidade glicêmica e potencial maior segurança aos pacientes, além de possibilitar um alto grau de autonomia para o paciente, que deixaria de se preocupar com horários de aplicação, ajustes de doses de insulina conforme a refeição, etc. Aos portadores de Diabetes Tipo 1 e seus familiares, ainda há um longo caminho a ser percorrido, mas o lançamento do “Pâncreas Artificial”, poderá tornar a jornada destes pacientes muito mais suave. teste Gostou deste artigo? Clique aqui e cadastre-se para receber dicas de saúde e informações sobre endocrinologia!
Obesidade infantil e suas causas
Nas últimas décadas, a obesidade infantil aumentou de maneira explosiva no Brasil e em diversos países do mundo, tornando-se atualmente um dos maiores problemas de saúde nesta faixa etária. Em nosso país, por exemplo, o excesso de peso já há algum tempo superou em número os casos de baixo peso e desnutrição protéico-calórica na infância. Como medida para conter esta epidemia, o congresso nacional quer propor votação para proibir a venda de refrigerantes nas cantinas das escolas. Por conta própria, alguns fabricantes deixaram de fornecer estas bebidas às escolas. Talvez estas medidas surtam algum efeito, mas será que isoladamente elas mudarão este cenário? O papel da família na obesidade infantil De nada adiantará tais medidas se no lar destas crianças o consumo não só de refrigerantes como de outras guloseimas é livre. Pior do que isto, o problema da obesidade infantil é mais profundo do que uma simples escolha do que colocar na geladeira ou dispensa de casa, ele começa muito antes, na vida intra-uterina. Sabe-se que mulheres que engravidam acima do peso ou que ganham peso de maneira exagerada na gestação estão mais predispostas a dar à luz bebês com excesso de peso e isto aumenta o risco destes recém-nascidos tornarem-se portadores de sobrepeso e obesidade no futuro. Um estudo norte-americano (Gillman et al., 2003) mostrou que 1 kg a mais de excesso de peso ao nascer aumentou o risco de sobrepeso na adolescência em 40%. O baixo peso ao nascer também se correlacionou com aumento de chances de excesso de peso no futuro, por conta de adaptações metabólicas envolvidas desde a vida intra-uterina, em que muito precocemente o organismo do indivíduo é preparado para “economizar” energia. Outro fator envolvido diz respeito ao desmame precoce do aleitamento materno e substituição por fórmulas impróprias para idade. O aleitamento materno exclusivo até o 6º mês de vida é considerado um fator protetor na prevenção de obesidade infantil. No Brasil, o período médio de aleitamento materno exclusivo é de 1,8 meses, muito abaixo do preconizado. Ainda dentro do primeiro ano de vida, percebemos que as famílias, de uma maneira geral, oferecem cada vez mais cedo às crianças guloseimas como biscoitos, refrigerantes, salgadinhos, doces, etc. Um estudo nacional (Caetano et al., 2010), mostrou dados espantosos. Cerca de 38,5% das crianças abaixo dos 6 meses de vida já consomem biscoitos e 12,3% macarrão instantâneo. Entre 6 meses e 1 ano de vida, 26,1% consomem doces regularmente, 9% refrigerantes e 20,7% sucos artificiais. E isto terá muito a ver com as preferências alimentares que as crianças irão desenvolver ao longo da vida. Os pais e outros familiares que cuidam destas crianças alegam falta de tempo para fazer uma feira semanal de frutas, verduras e legumes. Muitos, na verdade, não admitem que não gostam de consumir estes alimentos e acabam por transmitir estes maus hábitos alimentares aos seus filhos. Estes, por sua vez, acabam por acostumar o paladar somente a guloseimas e muito cedo passam a rejeitar alimentos mais saudáveis, tornando muito difícil a missão de mudar certos hábitos alimentares negativos na medida em que o tempo passa. Coincide em grande parte com estes maus hábitos dietéticos na família, a presença de pais obesos. Desta forma, soma-se o fator genético ao condicionamento alimentar ruim destas crianças. Estima-se que a chance de uma criança se tornar obesa é de cerca de 80% quando ambos os pais são obesos, 50% quando apenas um deles é obeso e de 9% quando nenhum deles está acima do peso. Dicas de como combater a obesidade infantil – Antes de engravidar, toda a candidata a gestante que está acima do peso deveria buscar auxílio profissional para eliminar este excesso de peso. Não podemos esquecer que gestantes obesas apresentam maior risco de desenvolver diabetes gestacional, doença hipertensiva específica da gestação, eclâmpsia, abortamentos, etc. – Durante a gravidez, cuidado para não ganhar muito peso. Mulheres que apresentavam peso normal (IMC entre 18 e 25 kg/m²) antes de engravidar, devem ganhar entre 11 kg e 15 kg ao longo da gestação. E este valor é ainda menor para aquelas que já estavam acima do peso antes da concepção. – Respeitar o período de aleitamento materno exclusivo nos primeiros 6 meses de vida. Caso isto não seja possível, procurar ajuda de um pediatra para realizar a substituição por fórmulas alimentares apropriadas. – Evitar a todo o custo oferecer guloseimas antes dos primeiros 18 meses de vida, pois é nesta fase em que a criança começará a desenvolver suas preferências alimentares. Reforce nesta fase o consumo de frutas, verduras, legumes, carnes magras, bons carboidratos e sucos naturais. Desta maneira, a chance de manter estes hábitos alimentares saudáveis ao longo da vida é maior. – Insista no consumo destes alimentos, mesmo que haja uma certa resistência inicial. Sabemos que há um componente genético em algumas crianças que rejeitam alimentos de sabor amargo e azedo, mesmo assim a introdução destes alimentos é possível. Ofereça sempre estes alimentos, coloque no prato das crianças (mesmo que disfarçado no meio de outros alimentos de preferência, no início), nunca deixe faltar comida saudável em casa. Estudos mostram que podem ser necessárias de 8 a 15 exposições a um mesmo alimento até que o mesmo seja aceito. – Dê o exemplo: adiantará muito pouco insistir que seu filho coma alimentos saudáveis se você mesmo se alimenta mal. Crianças aprendem muito mais com o exemplo do que com discursos e broncas. – Ensine seu filho, neto, sobrinho, etc, a matar a sede com água e não com sucos e refrigerantes. – Mantenha uma rotina de atividades físicas desde cedo para as crianças. Assim que começarem a andar, leve para lugares onde há bastante espaço para brincar e evite deixar confinados em berços e “chiqueirinhos” por longos períodos. Incentive eles a fazer brincadeiras que exijam movimento (isto, inclusive, é muito bom para o sono das crianças, que passarão a dormir mais cedo devido o cansaço). Na medida em que a criança cresce, estimule o mesmo a ter um esporte como hobby. E, importante, limite o
Cuidados com o Pé Diabético

O Pé Diabético é uma complicação do diabetes muito comum, pouco abordada em consultas médicas e desconhecida por muitos dos pacientes. Compreende alterações neurológicas, vasculares e/ou ortopédicas nos pés, podendo inicialmente ser assintomáticas, mas que apresentam caráter crônico, progressivo e que podem, no futuro, levar as temidas complicações de úlceras e amputações. Estima-se que cerca de 15% dos pacientes diabéticos apresentarão em algum momento sinais indicativos de Pé Diabético. O diabetes hoje corresponde à principal causa de amputação não traumática de membros inferiores, em média de 50% a 70% destas amputações nos EUA. Mesmo antes de se chegar a este estágio, o Pé Diabético pode representar um importante fator limitador, levando ao isolamento do indivíduo, aposentadoria compulsória e dependência de terceiros para seus cuidados e locomoção, o que gera um enorme custo social. Sabe-se também que as alterações neurológicas e vasculares nestes pacientes não estão presentes somente nos pés e sim em outros órgãos e sistemas, como rins, retina, artérias do coração, cérebro, etc. Desta maneira, o portador de Pé Diabético é considerado um paciente de alto risco para outras complicações e mortalidade, podendo chegar nos pacientes com úlceras e/ou amputações a mais de 70% de risco de morte em 10 anos. Quais os sinais e sintomas de alerta para o Pé Diabético? Como foi dito antes, na maioria das vezes o início desta complicação é completamente assintomática do ponto de vista do paciente e somente durante a consulta médica, através de testes de sensibilidade (teste do monofilamento, diapasão, sensibilidade tátil, térmica, etc) é que serão detectados os casos suspeitos. Os pés, por estarem longe do alcance de nossos olhos (sem contar que muitos pacientes já não enxergam muito bem…), podem ter os seus primeiros indícios de doença completamente ignorados. Portadores de diabetes, portanto, devem ficar atentos às seguintes alterações: – Pés ressecados, descamativos e com rachaduras – Áreas de formação de calos. Estes locais são os que recebem maior pressão de contato e mais suscetíveis ao surgimento de úlceras – Pés vermelhos, quentes, com veias dilatadas em seu dorso (neuropatia) – Pés pálidos ou arroxeados, com sensação constante de frio e pele fina (doença vascular) – Sensação de “dormência”, “choque”, “pontada”, “queimação”, que podem ser constantes ou intermitentes. – Perda do chinelo(s) e sandália(s) sem que seja percebido, durante uma caminhada, devido anestesia dos pés. – Unhas dos pés finas, quebradiças e que demoram a crescer. Diminuição de pelos nos pés. – Ferimentos nos pés que demoram a cicatrizar ou que estão aumentando de tamanho, inclusive micoses entre os dedos. – Alterações no formato da planta do pé (ex: perda da curvatura normal do arco plantar com “achatamento” do mesmo), dedos “em garra” e desequilíbrio ao andar. Como tratar o Pé Diabético? Sem dúvida nenhuma, a prioridade é manter um controle glicêmico rigoroso, através de um adequado programa de atividades físicas, dieta e uso correto de medicamentos para diabetes, antecipando, desta forma, o surgimento das complicações do Pé Diabético. Evite cigarro, controle bem a pressão arterial, colesterol e outras doenças que podem levar a má circulação para os pés e piorar ainda mais o quadro clínico. Antes de iniciar a atividade física, é necessário examinar os pés para a escolha do par de tênis ideal, podendo esta avaliação ser feita também em conjunto com podólogo (especialista não-médico em cuidados com os pés) e ortopedista. O calçado deve ser confortável, fechado (para minimizar o risco de entrada de objetos potencialmente lesivos aos pés, como pedras, cacos de vidro, etc) e com palmilhas próprias para a curvatura das plantas dos pés. Evitar calçados apertados e que possam induzir o aparecimento de calos e joanetes. Em casos mais específicos em que já haja deformidades dos pés ou mesmo amputação de dedos ou de parte de um dos pés, o calçado deve ser confeccionado sob medida. Utilize loções hidratantes. Atualmente existem produtos eficazes e apropriados para o uso em diabéticos, pergunte ao seu médico. Checar sempre o interior dos calçados em busca de corpos estranhos em seu interior, antes de calçá-los. Utilizar meias confortáveis e anti-transpirantes, como de algodão, por exemplo. Evite tomar banho muito quente, para evitar o ressecamento excessivo da pele ou mesmo queimaduras, e muito frio, principalmente naqueles que já apresentam problemas circulatórios nos pés. Enxugue bem os pés, principalmente entre os dedos, para evitar o surgimento de micoses. Mantenha os pés bem agasalhados em dias mais frios. Muito cuidado ao andar descalço em lugares quentes, como areia da praia, por exemplo. Nunca tente resolver um problema de unha encravada, calos e joanetes sozinho ou com a pedicure, podem surgir lesões graves. Evite remover cutículas e mantenha o corte das unhas reto. Procure um podólogo, se necessário. O médico deve, pelo menos uma vez ao ano, fazer um exame físico detalhado dos pés. Peça sempre para ser examinado e informe sobre quaisquer alterações que tenha notado em seus pés, por mais que elas pareçam inofensivas e sem relação com o diabetes. Em caso de lesões ulcerosas e que demoram a cicatrizar, o tratamento pode ser mais complexo e envolver endocrinologista, cirurgião vascular, cirurgião plástico, ortopedista, enfermeira e podólogo, para a prescrição de antibióticos, curativos, tratamento tópico e debridamento das lesões, investigação de infecções ósseas associadas, avaliação de necessidade de terapia com oxigênio hiperbárico, enxertos de pele, etc. Jamais atrase o tratamento de uma úlcera em Pé Diabético! Não abandone aqueles que sustentam seu corpo todos os dias! Gostou deste artigo? Clique aqui e cadastre-se para receber dicas de saúde e informações sobre endocrinologia!
